Parodontitis ist keine Krankheit, die über Nacht entsteht. Sie ist das Ergebnis einer schleichenden Kettenreaktion, die oft unbemerkt im Verborgenen beginnt: Bakterieller Zahnbelag (Plaque) führt erst zu einer Zahnfleischentzündung, die sich dann auf den gesamten Zahnhalteapparat ausbreitet und langsam den Kieferknochen zerstört. Ein Prozess mit ernsten Folgen, der aber vermeidbar ist.
Haben Sie Fragen oder möchten Sie Ihren Zahnstatus professionell überprüfen lassen? Zögern Sie nicht und sichern Sie sich Ihren Termin bei Dr. Christina Dickel. Vereinbaren Sie hier Ihren Termin online.
Der schleichende Prozess wie Parodontitis beginnt
Haben Sie sich jemals gefragt, wie eine so ernste Erkrankung wie Parodontitis überhaupt anfängt? Der Auslöser ist überraschend unscheinbar: alltäglicher Zahnbelag. Doch dieser scheinbar harmlose Start kann eine zerstörerische Kettenreaktion in Gang setzen.
Alles beginnt mit einem dünnen, klebrigen Film auf den Zähnen, der sogenannten Plaque. Dieser Biofilm besteht aus Speiseresten, Speichel und Abermillionen von Bakterien. Wenn dieser Belag nicht täglich durch gründliches Zähneputzen und die Reinigung der Zahnzwischenräume entfernt wird, vermehren sich die Bakterien ungestört weiter.
Vom harmlosen Zahnbelag zur ernsten Entzündung
Zuerst reagiert der Körper auf die Giftstoffe der Bakterien mit einer einfachen Abwehrreaktion. Das Zahnfleisch entzündet sich, schwillt an, rötet sich und blutet vielleicht beim Zähneputzen. Diesen Zustand nennen wir Gingivitis. Die gute Nachricht: Eine Gingivitis ist durch eine verbesserte Mundhygiene und eine professionelle Zahnreinigung vollständig heilbar.
Wird diese Vorstufe jedoch ignoriert, schaltet der Körper einen Gang höher. Er verstärkt seine Immunantwort, um die Bakterieninvasion in den Griff zu bekommen.
Dieser Abwehrkampf ist wie ein zweischneidiges Schwert: Das Immunsystem greift nicht nur die Bakterien an, sondern zerstört versehentlich auch das eigene Gewebe – also das Zahnfleisch und den Kieferknochen, der die Zähne hält.
Die folgende Infografik macht diesen Übergang von der harmlosen Plaque zur fortgeschrittenen Parodontitis sehr anschaulich.
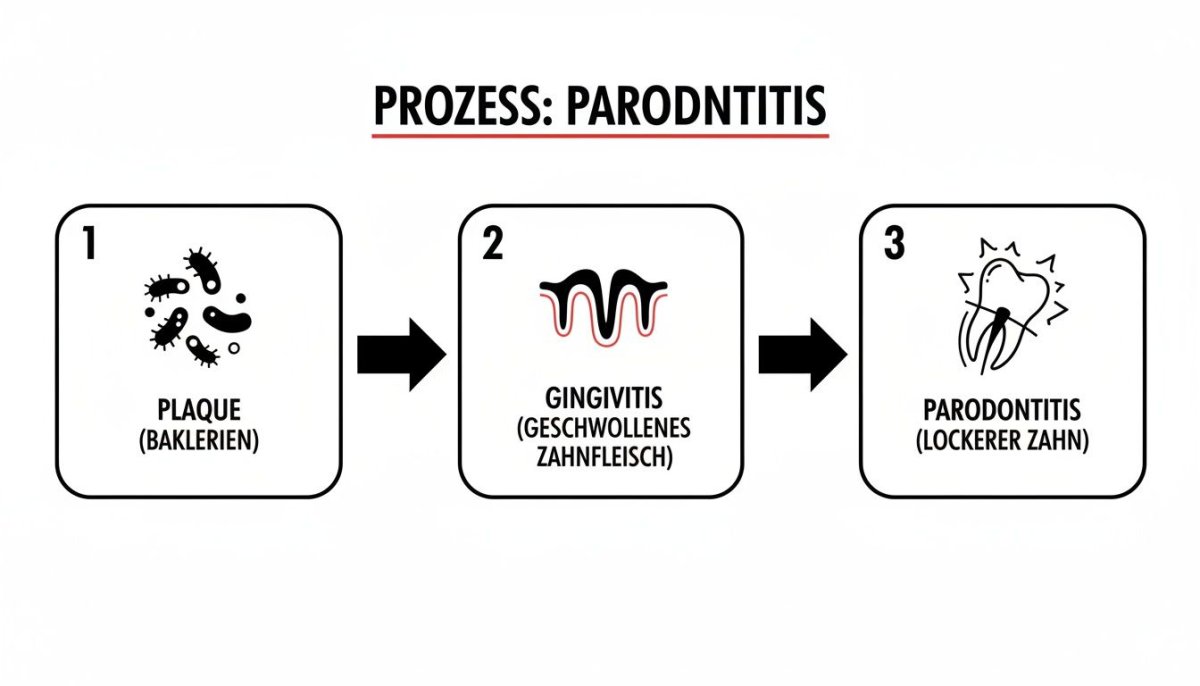
Die Darstellung zeigt klar, wie eine unbehandelte Gingivitis direkt in eine Parodontitis übergeht, bei der der Zahnhalteapparat unwiderruflich Schaden nimmt.
Von der Zahnfleischentzündung zur Parodontitis auf einen Blick
Während eine Gingivitis nur das Zahnfleisch betrifft, ist die Parodontitis eine chronische Erkrankung, die den gesamten Zahnhalteapparat zerstört. Der Knochen, der Ihre Zähne fest im Kiefer verankert, wird langsam abgebaut. Es entstehen sogenannte Zahnfleischtaschen – perfekte Brutstätten, in denen sich die Bakterien noch besser vermehren können.
Die folgende Tabelle verdeutlicht die zentralen Unterschiede zwischen der reversiblen Gingivitis und der fortschreitenden Parodontitis, um Symptome und Folgen klar abzugrenzen.
| Merkmal | Gingivitis (die harmlose Vorstufe) | Parodontitis (die ernste Erkrankung) |
|---|---|---|
| Betroffenes Gewebe | Nur das Zahnfleisch ist entzündet. | Das gesamte Zahnbett, inkl. Kieferknochen, ist betroffen. |
| Folgen | Rötung, Schwellung, Zahnfleischbluten. | Bildung von Zahnfleischtaschen, Knochenabbau, Zahnlockerung. |
| Heilbarkeit | Vollständig reversibel und heilbar. | Chronisch; der Prozess kann nur gestoppt, aber nicht umgekehrt werden. |
Die Früherkennung ist der entscheidende Faktor, um den Übergang von der heilbaren Gingivitis zur schädigenden Parodontitis zu verhindern. Wenn Sie Symptome wie Zahnfleischbluten bemerken, zögern Sie bitte nicht.
Handeln Sie frühzeitig und schützen Sie Ihr Lächeln. Buchen Sie jetzt Ihren Kontrolltermin bei Dr. Christina Dickel, um Ihre Mundgesundheit professionell überprüfen zu lassen. Vereinbaren Sie hier Ihren Termin online.
Die unsichtbaren Verursacher: Bakterien und Immunsystem
Um wirklich zu verstehen, wie eine Parodontitis entsteht, müssen wir einen Blick hinter die Kulissen werfen – auf die mikroskopische Ebene, wo der eigentliche Kampf stattfindet. Es ist eine faszinierende und zugleich verhängnisvolle Auseinandersetzung zwischen hartnäckigen Bakterien und unserem eigenen, manchmal etwas übereifrigen Immunsystem.
Unser Mund ist ein natürlicher Lebensraum für Hunderte von Bakterienarten. Die meisten davon sind harmlos, einige sogar nützlich. Doch ein paar wenige haben es in sich. Wenn Zahnbelag (Plaque) nicht gründlich entfernt wird, schaffen wir für genau diese aggressiven Keime ein perfektes Zuhause.
Sie organisieren sich dann in einer komplexen Gemeinschaft, die man Biofilm nennt. Stellen Sie sich diesen Biofilm wie eine gut befestigte Stadt für Bakterien vor. Diese „Stadtmauer“ schützt sie vor äußeren Angriffen – sei es durch die Zahnbürste oder sogar durch die Abwehrmechanismen unseres Körpers.
Der Biofilm als Bakterienfestung
Innerhalb dieser Festung vermehren sich die Bakterien ungestört und produzieren Giftstoffe, sogenannte Toxine. Diese Substanzen dringen ins Zahnfleisch ein und lösen dort sofort eine Alarmreaktion aus. Ihr Körper erkennt die Gefahr und schickt seine Schutztruppe los: das Immunsystem.
Das Ziel dieser Truppe ist klar: die Eindringlinge vernichten und die Infektion eindämmen. An vorderster Front kämpfen weiße Blutkörperchen und andere Abwehrzellen. Dieser Prozess führt zu den ersten sichtbaren Anzeichen einer Entzündung: Rötung, Schwellung und die Neigung zu Zahnfleischbluten.
Bis zu diesem Punkt ist das eine völlig normale und gesunde Abwehrreaktion. Problematisch wird es erst, wenn der Biofilm hartnäckig bleibt und die Bakterien sich weiter ausbreiten, vor allem unter den Zahnfleischrand in die sogenannten Zahnfleischtaschen.
Wenn das Immunsystem zum Problem wird
Stellen Sie sich Ihr Immunsystem wie eine hochmotivierte, aber etwas ungestüme Armee vor. Ihr Befehl lautet: „Zerstört die feindliche Bakterienfestung – und zwar um jeden Preis!“ In ihrem Eifer, die tief in den Zahnfleischtaschen verschanzten Bakterien zu bekämpfen, setzt die Armee schwere Waffen ein, etwa aggressive Enzyme und entzündungsfördernde Botenstoffe.
Das Problem dabei? Diese Waffen sind nicht besonders präzise. Sie zerstören nicht nur die Bakterien, sondern greifen auch das umliegende, gesunde Gewebe an. Genau dieser Kollateralschaden, oft als „friendly fire“ bezeichnet, ist der Kern des Problems bei der Parodontitis.
Im Grunde ist Parodontitis weniger eine reine bakterielle Infektion, sondern vielmehr eine chronische, fehlgeleitete Entzündungsreaktion des Körpers. Das Immunsystem verursacht in seinem Abwehrkampf mehr Schaden als die Bakterien selbst.
Dieser selbstzerstörerische Mechanismus führt zum schrittweisen Abbau des gesamten Zahnhalteapparates:
Das Tückische daran ist, dass dieser Prozess meist völlig schmerzfrei und über Jahre hinweg abläuft. Deshalb wird die Erkrankung oft erst bemerkt, wenn der Schaden bereits beträchtlich ist und die Zähne anfangen zu wackeln.
Es ist dieser schleichende, aber verheerende Kreislauf aus bakterieller Besiedlung und einer überreagierenden Immunantwort, der die Parodontitis so gefährlich macht. Die gute Nachricht ist: Dieser Kreislauf lässt sich durchbrechen. Der erste und wichtigste Schritt ist immer die professionelle Entfernung des Biofilms.
Fühlen Sie sich unsicher oder haben Sie den Verdacht, dass Ihr Zahnfleisch mehr Aufmerksamkeit benötigt? Warten Sie nicht länger. Lassen Sie uns gemeinsam in der Praxis von Dr. Christina Dickel den Zustand Ihres Zahnfleisches überprüfen und eine klare Diagnose stellen. Buchen Sie hier direkt Ihren Termin online und schützen Sie Ihr Lächeln nachhaltig.
Welche Risikofaktoren die Entstehung von Parodontitis fördern
Bakterien und eine heftige Reaktion des Immunsystems sind zwar die direkten Auslöser, aber sie erklären nicht alles. Haben Sie sich auch schon mal gefragt, warum manche Menschen schon bei wenig Zahnbelag schwer erkranken, während andere trotz nachlässiger Pflege kaum Probleme bekommen? Die Antwort liegt in den persönlichen Risikofaktoren, die das Spiel maßgeblich beeinflussen.
Man kann sich diese Faktoren wie Öl im Feuer vorstellen: Sie heizen die Entzündung zusätzlich an. Entweder schwächen sie die körpereigene Abwehr, verschlechtern die Durchblutung des Zahnfleisches oder schaffen den perfekten Nährboden für aggressive Bakterien. Genau deshalb müssen wir Mundgesundheit immer als Teil der Allgemeingesundheit betrachten.
Unzureichende Mundhygiene als Nährboden
Der offensichtlichste und gleichzeitig am einfachsten zu kontrollierende Risikofaktor ist eine unzureichende Mundhygiene. Wird Zahnbelag (Plaque) nicht täglich und vor allem gründlich entfernt, verhärtet er sich zu Zahnstein. Dessen raue Oberfläche ist der ideale Ankerplatz für neue Bakterien, und der Kreislauf beginnt von vorn.
Besonders kritisch sind die Zahnzwischenräume. Genau hier, wo die Zahnbürste oft nicht hinkommt, nimmt eine Parodontitis häufig ihren Anfang. Die Sechste Deutsche Mundgesundheitsstudie (DMS 6) zeigt ein alarmierendes Bild: Etwa 14 Millionen Menschen in Deutschland leiden an schweren, behandlungsbedürftigen Parodontalerkrankungen. Erschreckend ist dabei vor allem die mangelhafte Pflege: Nur 24 % der jüngeren Erwachsenen kümmern sich täglich um ihre Zahnzwischenräume, obwohl das der Schlüssel zur Vorbeugung ist.
Rauchen – der Erzfeind für gesundes Zahnfleisch
Rauchen ist einer der größten Gegenspieler für ein gesundes Lächeln. Es beschleunigt die Entstehung und das Fortschreiten einer Parodontitis dramatisch. Die Giftstoffe im Tabakrauch schaden auf mehreren Ebenen:
Raucher haben ein bis zu siebenmal höheres Risiko, an Parodontitis zu erkranken. Zudem schlägt die Behandlung bei ihnen oft schlechter an als bei Nichtrauchern.
Systemische Erkrankungen und hormonelle Einflüsse
Eine Parodontitis ist niemals nur eine Sache des Mundes. Sie steht in enger Wechselwirkung mit dem gesamten Organismus. Ganz vorne mit dabei: Diabetes mellitus. Ein schlecht eingestellter Blutzuckerspiegel schwächt das Immunsystem und befeuert Entzündungen im ganzen Körper – natürlich auch im Zahnhalteapparat.
Umgekehrt kann eine unbehandelte Parodontitis die Blutzuckereinstellung bei Diabetikern zusätzlich erschweren. Ein Teufelskreis, der nur durch eine enge Zusammenarbeit von Zahnarzt und Diabetologe durchbrochen werden kann.
Aber auch andere Einflüsse können das empfindliche Gleichgewicht im Mund stören:
Auch was wir essen, spielt eine Rolle. Eine antientzündliche Ernährung kann zum Beispiel dabei helfen, die Entzündungsbereitschaft im Körper zu senken und so auch die Parodontitis positiv zu beeinflussen.
Diese Risikofaktoren zu kennen, ist entscheidend. Wenn Sie zu einer Risikogruppe gehören, ist eine engmaschige zahnärztliche Kontrolle umso wichtiger. Warten Sie nicht auf die ersten Anzeichen. Sorgen Sie vor und lassen Sie Ihr persönliches Risiko in unserer Praxis bei Dr. Christina Dickel abklären, um Ihre Mundgesundheit langfristig zu schützen. Vereinbaren Sie jetzt unkompliziert Ihren Termin online.
Die vier Stadien: Von ersten Anzeichen bis zum Zahnverlust
Parodontitis ist keine Erkrankung, die über Nacht entsteht. Sie entwickelt sich schleichend, oft über Jahre hinweg, und beginnt meist völlig unbemerkt. Man kann es sich wie einen Weg vorstellen, der von einer harmlosen, aber wichtigen Vorstufe bis zu einem Zustand führt, der den Halt Ihrer Zähne ernsthaft gefährdet. Wer die einzelnen Stationen dieses Weges kennt, kann die Warnsignale rechtzeitig erkennen und gegensteuern.
Am Anfang steht fast immer eine Gingivitis, die reine Zahnfleischentzündung. Sie ist die direkte Antwort Ihres Körpers auf den bakteriellen Zahnbelag. Anzeichen wie gerötetes, geschwollenes oder blutendes Zahnfleisch sind klare Alarmsignale. Die gute Nachricht: In diesem Stadium ist noch nichts verloren. Eine Gingivitis ist durch professionelle Hilfe und eine verbesserte Mundhygiene vollständig heilbar.
Wird diese Vorstufe jedoch ignoriert, öffnet sich das Tor zur eigentlichen Parodontitis. Die Entzündung wandert dann vom Zahnfleisch in die Tiefe und greift den Zahnhalteapparat an. Dieser Prozess wird in vier offizielle Stadien unterteilt, die den zunehmenden Ernst der Lage beschreiben.
Stadium I: Leichte Parodontitis
Im ersten Stadium hat die Entzündung begonnen, sich am Kieferknochen zu schaffen zu machen. Der Knochenabbau ist noch minimal und für Laien unsichtbar – oft kann nur ein Röntgenbild erste Spuren aufdecken. Für Sie als Patient sind die Anzeichen noch sehr dezent.
Die Zahnfleischtaschen, also die kleinen Spalten zwischen Zahn und Zahnfleisch, sind nur leicht vertieft und messen meist bis zu vier Millimeter. Vielleicht bemerken Sie anhaltendes Zahnfleischbluten beim Zähneputzen oder einen leichten Mundgeruch, bringen diese Symptome aber kaum mit einer ernsten Erkrankung in Verbindung.
Stadium II: Moderate Parodontitis
Jetzt nimmt die Krankheit spürbar Fahrt auf. Der Knochenabbau ist fortgeschritten und die Zahnfleischtaschen sind tiefer – in der Regel bis zu fünf Millimeter. In diesem Stadium können sich erste sichtbare Veränderungen zeigen.
Es kann sein, dass sich das Zahnfleisch langsam zurückzieht, wodurch die Zähne länger wirken. Auch empfindliche Zahnhälse, die auf Kaltes oder Heißes mit einem kurzen Schmerz reagieren, sind ein typisches Zeichen dieser Phase. Der Prozess verläuft weiterhin meist schmerzfrei, doch das Fundament Ihrer Zähne nimmt bereits Schaden.
Das Tückische an den ersten beiden Stadien ist, dass sie kaum Schmerzen verursachen. Viele Betroffene bemerken die Erkrankung erst, wenn bereits ein nicht mehr umkehrbarer Schaden am Kieferknochen entstanden ist. Regelmäßige zahnärztliche Kontrollen sind deshalb Ihre beste Versicherung, um die Krankheit früh zu stoppen.
Stadium III: Schwere Parodontitis
Im dritten Stadium wird die Situation kritisch. Der Knochen hat sich so weit zurückgebildet, dass er teilweise schon mehr als die Hälfte der Wurzellänge freigegeben hat. Die Zahnfleischtaschen sind nun deutlich vertieft (sechs Millimeter oder mehr), was eine effektive Reinigung zu Hause unmöglich macht.
Die Folgen werden jetzt spürbar und für jeden sichtbar:
Stadium IV: Fortgeschrittene Parodontitis mit Zahnverlust
Das vierte und letzte Stadium ist das Endspiel der Erkrankung. Der Knochenabbau ist extrem, und viele Zähne haben den größten Teil ihres Halteapparates verloren. Sie sind sehr locker und können entweder von selbst ausfallen oder müssen gezogen werden, um die chronische Entzündung im Kiefer endlich zu stoppen.
Diese Phase beeinträchtigt nicht nur die Kaufunktion und die Ästhetik massiv. Die chronische Entzündung im Mund belastet den gesamten Organismus und kann das Risiko für Herz-Kreislauf-Erkrankungen oder Diabetes zusätzlich erhöhen.
Statistiken zeigen, wie wichtig eine frühzeitige Behandlung ist. Bei jüngeren Erwachsenen (35–44 Jahre) werden 17,5 Prozent mit schweren Parodontitis-Formen (Stadium III und IV) diagnostiziert. Bei jüngeren Senioren steigt dieser Anteil dramatisch auf 52,7 Prozent an – ein klares Indiz dafür, wie die Krankheit ohne Therapie mit dem Alter an Zerstörungskraft gewinnt. Mehr dazu finden Sie in den aktuellen Erkenntnissen zur Mundgesundheit in Deutschland.
Wenn Sie eines dieser Anzeichen bei sich bemerken, egal in welchem Stadium, ist schnelles Handeln entscheidend. Je früher wir eingreifen, desto besser können wir den Zerstörungsprozess aufhalten und Ihre Zähne retten. Warten Sie nicht, bis es zu spät ist. Buchen Sie jetzt Ihren Termin bei Dr. Christina Dickel für eine gründliche Untersuchung und professionelle Beratung. Vereinbaren Sie hier einfach und schnell Ihren Termin online.
Wie wir Parodontitis in unserer Praxis modern und schonend behandeln
Sie wissen jetzt, wie eine Parodontitis entsteht und welche schleichenden Gefahren sie birgt. Nun möchte ich Ihnen zeigen, wie wir Ihnen in der Zahnarztpraxis Dr. Christina Dickel professionell und mit viel Einfühlungsvermögen zur Seite stehen. Der Schlüssel zum Erfolg liegt immer in einer präzisen Diagnostik, gefolgt von einer systematischen, schonenden Therapie, die wir exakt auf Ihre persönliche Situation zuschneiden.
Der erste Schritt ist immer eine gründliche Bestandsaufnahme. Wir nehmen uns die Zeit, den genauen Zustand Ihres Zahnhalteapparates zu erfassen – das ist weit mehr als nur ein schneller Blick, sondern eine detaillierte Analyse, die uns ein klares Bild der Lage verschafft.
Der Weg zur präzisen Diagnose
Eine verlässliche Diagnose ist das A und O jeder erfolgreichen Parodontitis-Behandlung. In unserer Praxis kombinieren wir bewährte Methoden mit moderner Technik, um den Schweregrad der Erkrankung exakt zu bestimmen. Dieser Prozess ist für Sie absolut schmerzfrei, liefert uns aber alle Informationen, die wir für eine passgenaue Therapieplanung brauchen.
Das Herzstück der Untersuchung ist die Messung der Zahnfleischtaschentiefe. Mit einer sehr feinen, abgerundeten Sonde tasten wir behutsam den Spalt zwischen Zahn und Zahnfleisch ab. So stellen wir fest, wie tief die Taschen bereits sind und ob der Knochen schon Schaden genommen hat. Dieser sogenannte Parodontale Screening-Index (PSI) ist ein schneller, aber ungemein aussagekräftiger Test, der uns erste entscheidende Hinweise gibt.
Um das volle Ausmaß des Knochenverlustes sichtbar zu machen, sind digitale Röntgenbilder unverzichtbar. Sie zeigen uns, was unter dem Zahnfleisch verborgen liegt: den tatsächlichen Zustand des Kieferknochens. Anhand dieser Bilder können wir präzise beurteilen, wie weit die Erkrankung fortgeschritten ist und welche Zähne besonders gefährdet sind. Diese moderne Röntgentechnik ist dabei besonders strahlungsarm und liefert uns gestochen scharfe Aufnahmen für maximale diagnostische Sicherheit.
Die moderne Parodontitistherapie – Schritt für Schritt erklärt
Auf Basis dieser genauen Diagnose erstellen wir Ihren ganz persönlichen Behandlungsplan. Das Ziel ist klar: die Entzündung stoppen, die schädlichen Bakterien beseitigen und den weiteren Abbau von Knochen und Gewebe verhindern. Die Therapie gliedert sich dabei in mehrere logische Phasen.
Der entscheidende Effekt dieser Tiefenreinigung ist, dass die Ursache der Entzündung – der bakterielle Biofilm in den Taschen – radikal beseitigt wird. Dadurch kann Ihr Immunsystem den Abwehrkampf endlich beenden, und der Zerstörungsprozess wird gestoppt.
In manchen Fällen, besonders wenn wir es mit sehr aggressiven Keimen zu tun haben, kann eine gezielte Unterstützung durch Antibiotika sinnvoll sein.
Die entscheidende Nachsorge für den Langzeiterfolg
Eine Parodontitis ist eine chronische Erkrankung. Das bedeutet: Nach der erfolgreichen Behandlung ist vor der Nachsorge. Um ein erneutes Aufflammen der Entzündung zu verhindern, ist eine lebenslange, regelmäßige Betreuung absolut unerlässlich. Diese wichtige Phase nennen wir die Unterstützende Parodontitistherapie (UPT).
In individuell für Sie festgelegten Abständen (meist alle drei bis sechs Monate) kontrollieren wir den Zustand Ihres Zahnfleisches und führen eine professionelle Zahnreinigung durch. So stellen wir sicher, dass sich keine neuen Bakterienkolonien in den Taschen einnisten und der erreichte gesunde Zustand stabil bleibt. Betrachten Sie die UPT als Ihr persönliches Sicherheitsnetz, das Ihre Zähne langfristig schützt.
Für eine moderne Praxis, die neben optimalen Behandlungen auch effiziente Abläufe schätzt, kann beispielsweise auch ein Blick auf den Einsatz von KI im Gesundheitswesen interessant sein. So lassen sich administrative Prozesse optimieren, damit am Ende mehr wertvolle Zeit für Sie als Patient bleibt.
Bemerken Sie bei sich Anzeichen einer Parodontitis oder wünschen Sie eine professionelle Vorsorge? Handeln Sie, bevor es zu spät ist. Vereinbaren Sie einfach online einen Termin in der Praxis von Dr. Christina Dickel für eine kompetente und einfühlsame Beratung.
Häufig gestellte Fragen zur Entstehung von Parodontitis
Nachdem wir uns jetzt die Ursachen und den Verlauf der Parodontitis genau angesehen haben, möchte ich zum Schluss noch auf die Fragen eingehen, die uns hier in der Praxis am häufigsten begegnen. Mein Ziel ist es, Ihnen klare und alltagstaugliche Antworten zu geben, damit Sie genau wissen, woran Sie sind und Ihre Mundgesundheit selbstbewusst in die Hand nehmen können.
Ist Parodontitis ansteckend?
Diese Sorge hören wir sehr oft, gerade wenn es um den Partner oder die Familie geht. Die Antwort darauf ist ein klares „Jein“ und braucht eine kurze Erklärung. Parodontitis ist eine Entzündungskrankheit, keine klassische Infektion wie eine Grippe. Man kann sich also nicht durch einen Händedruck oder eine Umarmung „anstecken“.
Was aber sehr wohl übertragbar ist, sind die Bakterien, die diese Entzündung überhaupt erst auslösen. Das passiert ganz einfach über den Speichel – zum Beispiel beim Küssen oder wenn man dasselbe Besteck, Gläser oder sogar die Zahnbürste benutzt. Hat jemand eine aktive, unbehandelte Parodontitis mit einer hohen Konzentration aggressiver Keime im Mund, können diese auf eine andere Person überspringen.
Aber – und das ist der entscheidende Punkt – die reine Übertragung der Bakterien macht noch lange nicht krank. Ob sich diese Keime festsetzen und eine Parodontitis auslösen können, hängt fast ausschließlich von der persönlichen Konstitution des Empfängers ab.
Faktoren wie die eigene Mundhygiene, ein starkes Immunsystem und persönliche Risiken wie Rauchen oder Diabetes spielen hier die Hauptrolle. Ein gesunder Mund mit einer guten Abwehr hält die übertragenen Bakterien in der Regel problemlos in Schach. Der beste Schutz ist also nicht, Abstand zu halten, sondern konsequent auf die eigene Vorsorge zu achten.
Kann man Parodontitis vollständig heilen?
Diese Frage geht ans Eingemachte und ist natürlich für die Zukunft entscheidend. Wichtig ist hier zu verstehen, dass Parodontitis als chronische Erkrankung gilt – so ähnlich wie Diabetes oder Bluthochdruck. Das bedeutet, man kann sie nicht im Sinne von „einmal behandeln und für immer weg“ heilen. Der Zustand von vor der Erkrankung lässt sich nicht wiederherstellen.
Unser oberstes Ziel ist es, die Krankheit zum Stillstand zu bringen. Wir stoppen die Entzündung, entfernen die schädlichen Bakterien aus den Zahnfleischtaschen und verhindern so, dass der Kieferknochen weiter abgebaut wird. Knochen, der einmal verloren ist, wächst leider nicht von selbst wieder nach. Der entstandene Schaden bleibt also dauerhaft.
Was wir aber erreichen können, ist eine stabile Situation. Durch eine erfolgreiche Therapie und eine wirklich konsequente, lebenslange Nachsorge (die sogenannte Unterstützende Parodontitistherapie, kurz UPT) halten wir den Zustand stabil und sichern Ihre Zähne für die Zukunft. Für Sie bedeutet das: ein Leben ohne Entzündungen, ohne Schmerzen und mit festen Zähnen. Man könnte auch sagen, wir versetzen die Krankheit in einen tiefen „Schlafzustand“, der aber regelmäßig überwacht werden muss.
Wie kann ich der Entstehung von Parodontitis am besten vorbeugen?
Das ist die beste Nachricht von allen: Man kann einer Parodontitis extrem wirksam vorbeugen. Die Strategie dahinter ist einfach, verlangt aber tägliche Disziplin. Sie steht auf zwei fundamentalen Säulen, die Hand in Hand gehen.
Säule 1: Ihre tägliche, gründliche Mundhygiene zu Hause Das ist die Basis, die durch nichts ersetzt werden kann. Eine wirksame Routine sieht so aus:
Säule 2: Regelmäßige professionelle Unterstützung in der Zahnarztpraxis Selbst der sorgfältigste Mensch erreicht zu Hause nicht jede Ecke. Hartnäckige Beläge setzen sich mit der Zeit fest, und genau hier kommen wir ins Spiel:
Wenn Sie diese beiden Säulen gewissenhaft beherzigen, schaffen Sie die allerbesten Voraussetzungen, um einer Parodontitis ein Leben lang aus dem Weg zu gehen und Ihr Lächeln gesund zu erhalten.
Haben Sie noch Fragen oder sind Sie unsicher, wie es um Ihre Mundgesundheit bestellt ist? Zögern Sie nicht. Ein frühzeitiger Check ist der wirksamste Schutz vor den ernsten Folgen einer Parodontitis. In der Praxis von Dr. Christina Dickel beraten wir Sie einfühlsam und auf Augenhöhe.
Vereinbaren Sie jetzt unkompliziert Ihren Termin online und lassen Sie uns gemeinsam für Ihr gesundes Lächeln sorgen.