Parodontologie München - Zahnfleischbehandlung | Zahnärztin Christina Dickel
Parodontitis ist eine weit verbreitete Zahnerkrankung, die unbehandelt zu Zahnverlust führen kann. Die Erkrankung betrifft nicht nur das Zahnfleisch, sondern auch den Zahnhalteapparat, einschließlich Knochen und Bindegewebe. Eine frühzeitige Diagnose und Behandlung sind entscheidend, um das Fortschreiten der Erkrankung zu stoppen und Ihre Zähne langfristig zu erhalten.

Inhaltsverzeichnis
Was ist Parodontitis?
Parodontitis — umgangssprachlich oft als „Parodontose" bezeichnet — ist eine chronisch-entzündliche Erkrankung des Zahnhalteapparats (Parodont). Sie betrifft nicht nur das Zahnfleisch, sondern auch den Kieferknochen, das Wurzelzement und die Fasern, die den Zahn im Knochen verankern. Unbehandelt führt Parodontitis zum Abbau dieser Strukturen und schließlich zum Zahnverlust.
Die Erkrankung ist weit verbreitet: Rund 50 % aller Erwachsenen über 40 sind betroffen. Parodontitis ist die häufigste Ursache für Zahnverlust im Erwachsenenalter — noch vor Karies. Das Tückische: Sie verläuft oft lange schmerzfrei und wird daher häufig erst spät erkannt.
In unserer Zahnarztpraxis in München-Oberföhring setzen wir auf eine frühzeitige Diagnostik mit digitalem Volumentomographen (DVT) und modernen Behandlungsmethoden, um Ihre Zähne langfristig zu erhalten.
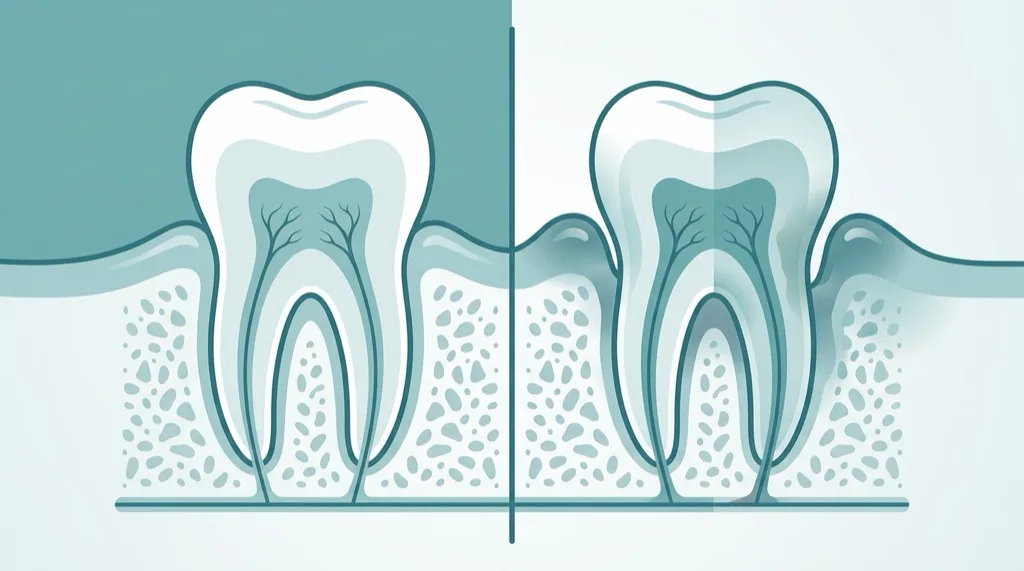
Gingivitis vs. Parodontitis — der Unterschied
Eine Gingivitis (Zahnfleischentzündung) ist das Vorstadium der Parodontitis. Sie beschränkt sich auf das Zahnfleisch: Es ist gerötet, geschwollen und blutet beim Zähneputzen. Die gute Nachricht: Gingivitis ist vollständig reversibel. Mit einer professionellen Zahnreinigung (PZR) und verbesserter häuslicher Mundhygiene heilt die Entzündung komplett aus.
Wird eine Gingivitis nicht behandelt, kann sie in eine Parodontitis übergehen. Dann greift die Entzündung auf den Kieferknochen über — es entstehen vertiefte Zahnfleischtaschen, und der Knochen baut sich unwiederbringlich ab. Dieser Übergang ist der entscheidende Moment: Was bei der Gingivitis noch einfach zu stoppen war, erfordert bei Parodontitis eine systematische Behandlung.
Parodontitis ist behandelbar
Die wichtigste Botschaft: Parodontitis ist behandelbar. Zwar kann einmal verlorener Knochen nur begrenzt regeneriert werden, aber die Erkrankung lässt sich stoppen und kontrollieren. Mit moderner antiinfektiöser Therapie, regenerativen Verfahren und konsequenter Nachsorge (UPT) behalten über 95 % der Patienten ihre Zähne langfristig.
Je früher die Behandlung beginnt, desto besser die Prognose. Wenn Sie Symptome bemerken oder unsicher sind — lassen Sie sich untersuchen. Eine einfache Taschenmessung genügt, um den Zustand Ihres Zahnhalteapparats zu beurteilen.
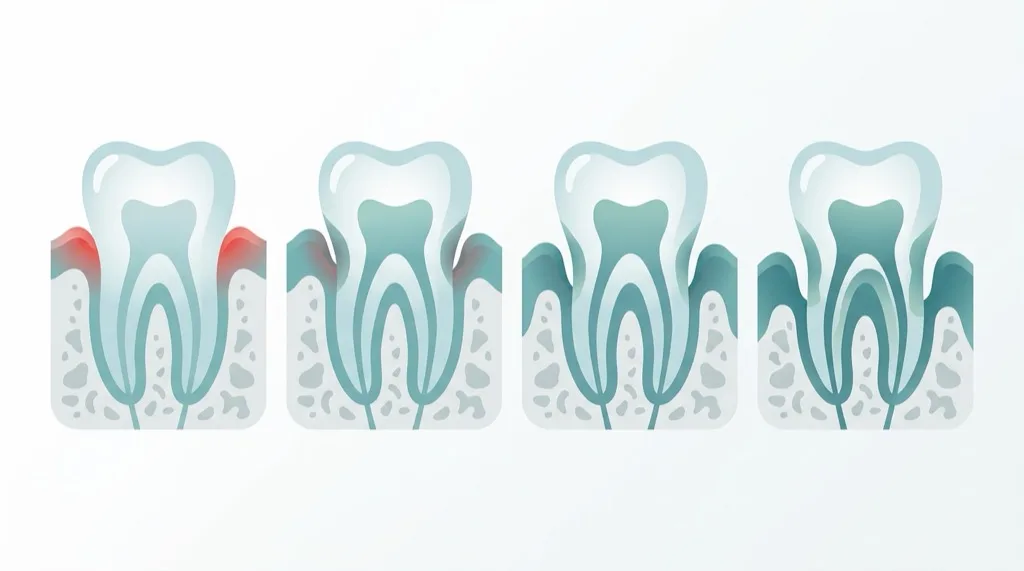
Symptome erkennen & Stadien verstehen
Parodontitis entwickelt sich oft schleichend. Achten Sie auf diese Warnsignale:
- Zahnfleischbluten beim Zähneputzen oder beim Essen harter Lebensmittel
- Gerötetes oder geschwollenes Zahnfleisch
- Mundgeruch (Halitosis), der trotz guter Mundhygiene nicht verschwindet
- Zahnfleischrückgang — die Zähne erscheinen länger
- Empfindliche Zahnhälse bei heißen, kalten oder süßen Speisen
- Zahnlockerung oder veränderte Zahnstellung
- Eiteraustritt aus den Zahnfleischtaschen
- Unangenehmer Geschmack im Mund
Wichtig: Bereits eines dieser Symptome kann auf eine Parodontitis hindeuten. Zahnfleischbluten ist nicht normal — auch nicht „ein bisschen".
Die Europäische Föderation für Parodontologie (EFP) und die American Academy of Periodontology (AAP) haben 2018 eine neue Klassifikation eingeführt, die Parodontitis nach Schweregrad (Stadium) und Progressionsgeschwindigkeit (Grad) einteilt:
Stadien (Schweregrad):
| Stadium | CAL (Attachmentverlust) | Knochenverlust (röntgenologisch) | Typische Merkmale |
|---|---|---|---|
| I (Leicht) | 1–2 mm | Koronales Drittel (<15 %) | Zahnfleischbluten, leichte Rötung, max. Taschentiefe ≤4 mm |
| II (Moderat) | 3–4 mm | Koronales Drittel (15–33 %) | Zahnfleischrückgang, Mundgeruch, Taschentiefe ≤5 mm |
| III (Schwer) | ≥5 mm | Bis Mitteldrittel der Wurzel | Zahnlockerung, ≤4 Zähne verloren, tiefe Taschen ≥6 mm |
| IV (Sehr schwer) | ≥5 mm | Über Mitteldrittel (apikal) | ≥5 Zähne verloren, Bissstörung, Kaubeeinträchtigung |
Grad (Progressionsgeschwindigkeit):
| Grad | Progression | Risikofaktoren |
|---|---|---|
| A (Langsam) | Kein Verlust über 5 Jahre | Nichtraucher, kein Diabetes |
| B (Moderat) | Verlust proportional zum Alter | Raucher <10 Zigaretten/Tag |
| C (Schnell) | Verlust überproportional zum Alter | Raucher >10 Zigaretten/Tag oder Diabetes |
Die Einstufung hilft uns, Ihre Behandlung individuell zu planen und die Prognose realistisch einzuschätzen. In der Erstuntersuchung bestimmen wir Stadium und Grad anhand von Taschenmessung, Röntgenbildern und Ihrer Krankengeschichte.
Ursachen und Risikofaktoren
Die Hauptursache der Parodontitis ist bakterieller Biofilm (Plaque) auf den Zahnoberflächen und unter dem Zahnfleischsaum. In der Mundhöhle leben über 700 Bakterienarten — die meisten sind harmlos. Bestimmte parodontalpathogene Keime (wie Porphyromonas gingivalis oder Aggregatibacter actinomycetemcomitans) können jedoch eine überschießende Immunantwort auslösen, die das eigene Gewebe zerstört.
Ob und wie schnell sich aus einer Gingivitis eine Parodontitis entwickelt, hängt von mehreren Risikofaktoren ab:
- Rauchen — der größte beeinflussbare Risikofaktor. Raucher erkranken 3–6× häufiger und sprechen schlechter auf die Behandlung an.
- Diabetes mellitus — besonders bei schlecht eingestelltem Blutzucker (bidirektionaler Zusammenhang)
- Genetische Veranlagung — bis zu 50 % des Erkrankungsrisikos sind genetisch bedingt
- Stress — schwächt die Immunabwehr und fördert Entzündungsprozesse
- Hormonelle Veränderungen — Schwangerschaft, Pubertät, Wechseljahre
- Medikamente — bestimmte Blutdrucksenker, Immunsuppressiva, Antiepileptika
- Mangelhafte Mundhygiene — Plaque-Ansammlung als Grundvoraussetzung
Kann ich Parodontitis vorbeugen?
Ja — und Vorbeugung ist deutlich einfacher als die Behandlung. Die wichtigsten Maßnahmen:
- Gründliche häusliche Mundhygiene — 2× täglich Zähneputzen plus Interdentalbürsten oder Zahnseide
- Regelmäßige Professionelle Zahnreinigung (PZR) — mindestens 2× jährlich, bei erhöhtem Risiko häufiger
- Nichtrauchen — der wirksamste einzelne Schutzfaktor
- Diabetes gut einstellen — HbA1c-Wert unter 7 % halten
- Regelmäßige Kontrolluntersuchungen — PSI-Screening 1–2× jährlich
Die PZR ist ein zentraler Baustein der Parodontitis-Prävention. Sie entfernt bakteriellen Biofilm auch an Stellen, die Sie mit der Zahnbürste nicht erreichen.
Parodontitis & Allgemeingesundheit
Parodontitis ist mehr als eine Erkrankung des Mundes. Die chronische Entzündung setzt Bakterien und Entzündungsbotenstoffe frei, die über die Blutbahn in den gesamten Körper gelangen. Die Forschung hat in den letzten Jahren eindeutige Zusammenhänge zwischen Parodontitis und mehreren Allgemeinerkrankungen nachgewiesen.
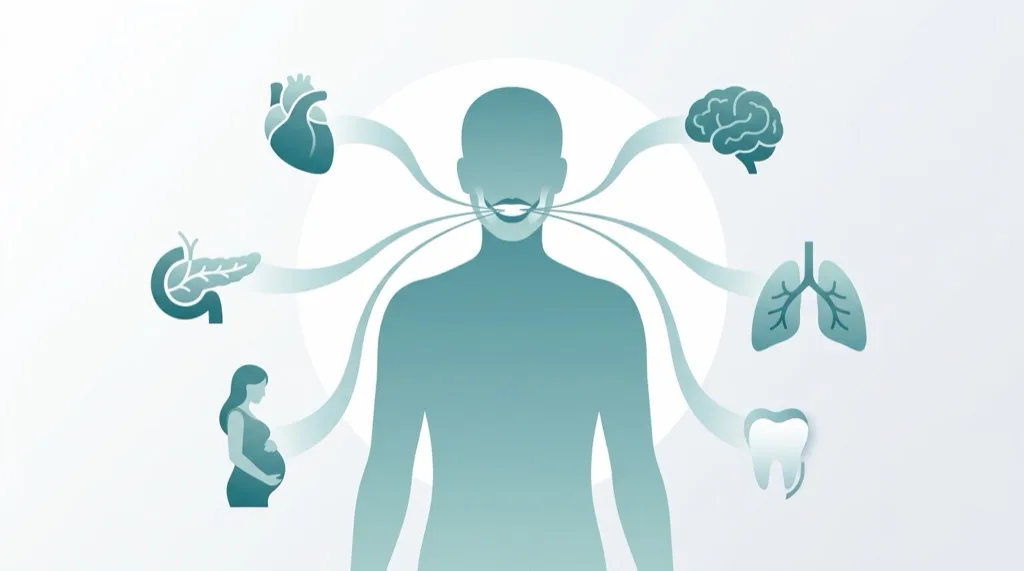
Diabetes mellitus
Der Zusammenhang zwischen Diabetes und Parodontitis ist bidirektional: Diabetes erhöht das Parodontitis-Risiko um das 3-Fache, und umgekehrt verschlechtert eine unbehandelte Parodontitis die Blutzuckereinstellung. Studien zeigen, dass eine erfolgreiche Parodontitisbehandlung den HbA1c-Wert um 0,3–0,4 % senken kann — vergleichbar mit der Wirkung eines zusätzlichen Diabetes-Medikaments.
Herz-Kreislauf-Erkrankungen
Parodontitis-Patienten haben ein erhöhtes Risiko für Herzinfarkt und Schlaganfall. Die chronische Entzündung erhöht die CRP-Werte (C-reaktives Protein) im Blut und fördert die Arteriosklerose. Parodontale Bakterien wurden in arteriosklerotischen Plaques nachgewiesen. Zudem besteht ein Risiko für Endokarditis (Herzklappenentzündung), besonders bei Patienten mit vorgeschädigten Herzklappen.
Schwangerschaft
Eine unbehandelte Parodontitis in der Schwangerschaft erhöht das Risiko für Frühgeburt und niedriges Geburtsgewicht. Die Entzündungsbotenstoffe können vorzeitige Wehen auslösen. Eine Parodontitisbehandlung während der Schwangerschaft ist sicher und wird sogar empfohlen — idealerweise im zweiten Trimester.
Atemwegserkrankungen
Parodontale Bakterien können eingeatmet werden und Lungenentzündungen (Aspirationspneumonie) begünstigen — besonders bei älteren oder immungeschwächten Patienten. Eine gute Mundgesundheit senkt das Risiko für Atemwegsinfektionen nachweislich.
Rheumatoide Arthritis
Rheumatoide Arthritis und Parodontitis teilen ähnliche Entzündungsmechanismen. Studien zeigen, dass Parodontitis-Patienten häufiger an rheumatoider Arthritis erkranken und umgekehrt. Die Behandlung der Parodontitis kann auch die Gelenkbeschwerden positiv beeinflussen.
Behandlungsablauf Schritt für Schritt
Die Parodontitisbehandlung folgt einem bewährten, systematischen Ablauf nach den Leitlinien der Deutschen Gesellschaft für Parodontologie (DG PARO). Jeder Schritt baut auf dem vorherigen auf — so erreichen wir die bestmögliche Prognose für Ihre Zähne.
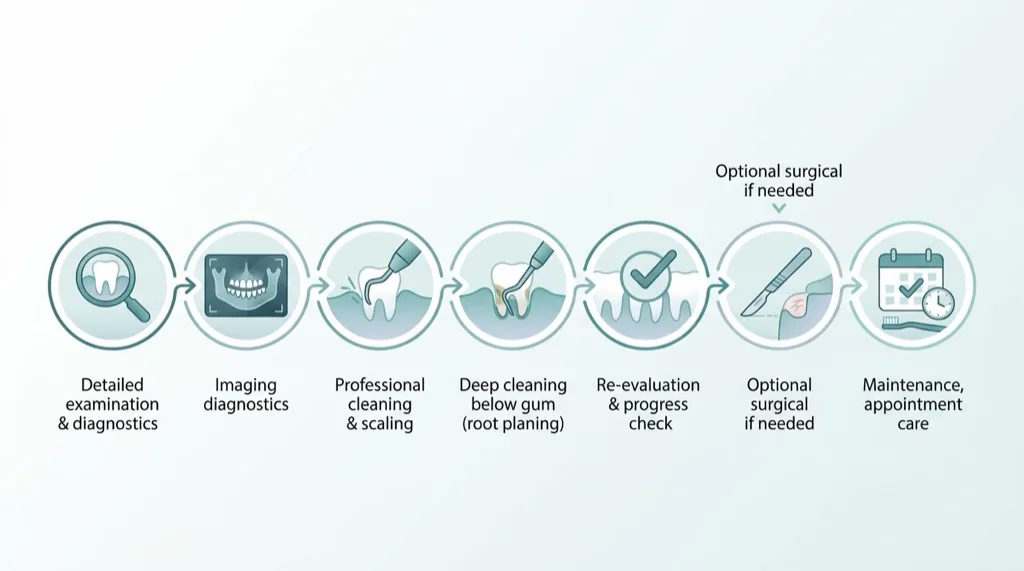
1. Erstberatung & Parodontaler Befund
Im ersten Termin führen wir eine umfassende parodontale Untersuchung durch. Dazu gehören der PSI (Parodontaler Screening-Index), eine vollständige Taschenmessung an 6 Stellen pro Zahn, und die Beurteilung von Zahnlockerung und Zahnfleischrückgang. Der PSI ist eine Kassenleistung und wird 2× jährlich als Früherkennungsuntersuchung empfohlen.
2. 3D-Diagnostik mit DVT
Mit unserem digitalen Volumentomographen (DVT) erstellen wir dreidimensionale Aufnahmen Ihres Kiefers. Anders als bei einem normalen Röntgenbild können wir den Knochenverlust millimetergenau beurteilen — auch an schwer einsehbaren Stellen wie Furkationen (Wurzelgabelungen). Die DVT-Diagnostik ist ein entscheidender Vorteil für die präzise Therapieplanung.
3. Vorbehandlung (PZR & Mundhygiene-Instruktion)
Vor der eigentlichen Parodontitistherapie steht die Vorbehandlung: eine professionelle Zahnreinigung (PZR) und eine individuelle Mundhygiene-Instruktion. Sie lernen, wie Sie Ihren Biofilm zu Hause effektiv entfernen — denn Ihr Beitrag ist entscheidend für den Behandlungserfolg.
4. Antiinfektiöse Therapie (Scaling & Root Planing)
Der Kern der Behandlung: Unter örtlicher Betäubung werden alle Zahnfleischtaschen gründlich gereinigt. Mit Ultraschallinstrumenten und feinen Handinstrumenten (Küretten) entfernen wir den bakteriellen Biofilm, Zahnstein und entzündetes Gewebe aus den Taschen. Gleichzeitig werden die Wurzeloberflächen geglättet (Root Planing), damit sich der Biofilm weniger leicht ansiedeln kann. Pro Sitzung behandeln wir in der Regel einen Kiefer.
5. Re-Evaluation nach 3 Monaten
Drei Monate nach der antiinfektiösen Therapie messen wir alle Taschen erneut. In den meisten Fällen zeigt sich eine deutliche Verbesserung: Die Taschen sind flacher, die Entzündung ist zurückgegangen. Anhand der Ergebnisse entscheiden wir, ob weitere Maßnahmen nötig sind oder ob wir direkt in die Nachsorge (UPT) übergehen können.
6. Chirurgische Therapie (bei Bedarf)
Bei verbleibenden tiefen Taschen (≥6 mm) kann eine chirurgische Therapie nötig sein. Dabei wird das Zahnfleisch aufgeklappt (Lappenoperation), um die Wurzeloberflächen unter direkter Sicht zu reinigen. Bei geeigneten Knochendefekten setzen wir regenerative Verfahren ein — zum Beispiel Emdogain® (Schmelzmatrixproteine) oder GTR-Membranen —, um verlorenen Knochen teilweise zu regenerieren.
7. Übergang in die UPT (Unterstützende Parodontitistherapie)
Nach Abschluss der aktiven Therapie beginnt die lebenslange Nachsorge: die UPT. Sie ist das Fundament für den langfristigen Erfolg. Ohne regelmäßige UPT kehrt die Parodontitis fast immer zurück. Mehr dazu im Abschnitt Nachsorge & UPT.
Moderne Behandlungsmethoden
In unserer Praxis kombinieren wir bewährte Verfahren mit moderner Technologie. Unser Ziel: eine möglichst schonende, effektive und vorhersagbare Behandlung. Hier ein Überblick über die Methoden, die wir einsetzen:
| Methode | Einsatz | Vorteil | In unserer Praxis |
|---|---|---|---|
| DVT 3D-Diagnostik | Knochenbeurteilung | Millimetergenaue Planung | ✓ |
| Piezo-Ultraschall | Zahnsteinentfernung | Besonders schonend | ✓ |
| Dioden-Laser | Taschendesinfektion | Bakterienreduktion >99 % | ✓ |
| Emdogain® | Knochenregeneration | Natürliche Heilung | ✓ |
| PerioChip® | Lokale Antibiotikatherapie | Gezielt, ohne systemische Nebenwirkungen | ✓ |

DVT (Digitale Volumentomographie)
Unser DVT liefert dreidimensionale Aufnahmen mit einer Auflösung von bis zu 0,1 mm. Damit können wir Knochendefekte, Furkationsbefälle und vertikale Einbrüche exakt beurteilen — die Grundlage für eine präzise Therapieplanung und die Entscheidung, ob regenerative Verfahren Erfolg versprechen.
Piezo-Ultraschall
Moderne Piezo-Ultraschallinstrumente entfernen Zahnstein und Biofilm besonders schonend. Die hochfrequenten Schwingungen lösen die Beläge, ohne die empfindliche Wurzeloberfläche zu beschädigen. Gleichzeitig sorgt die Spülung für eine permanente Reinigung der Taschen.
Lasergestützte Therapie
Der Dioden-Laser ergänzt die mechanische Reinigung der Zahnfleischtaschen. Das Laserlicht erreicht Bereiche, die Instrumente nicht erfassen, und reduziert die Bakterienbelastung um über 99 %. Gleichzeitig fördert die Laserbehandlung die Wundheilung und Geweberegeneration. Der Eingriff ist schmerzarm und verkürzt die Heilungszeit.
GTR (Guided Tissue Regeneration)
Bei geeigneten Knochendefekten setzen wir Barrieremembranen ein, die das Einwachsen von Knochengewebe in den Defekt fördern und gleichzeitig das schneller wachsende Zahnfleischgewebe daran hindern, den Defekt zu füllen. So kann neuer Knochen in dem geschützten Bereich nachwachsen.
Emdogain® (Schmelzmatrixproteine)
Emdogain® enthält Schmelzmatrixproteine, die den natürlichen Entwicklungsprozess des Zahnhalteapparats nachahmen. Auf die gereinigte Wurzeloberfläche aufgetragen, regen sie die Regeneration von Knochen, Wurzelzement und Fasern an. Besonders bei vertikalen Knochendefekten erzielt Emdogain® gute Ergebnisse.
PerioChip® (lokale Antibiotikatherapie)
Der PerioChip® ist ein kleiner Gelatinechip, der Chlorhexidin direkt in die Zahnfleischtasche abgibt — über einen Zeitraum von 7–10 Tagen. Er wird nach dem Scaling in verbleibend tiefe Taschen eingesetzt und reduziert die Bakterienbelastung gezielt am Ort der Entzündung, ohne systemische Nebenwirkungen.
Kosten und Krankenkasse (PAR-Richtlinie)
Dank der PAR-Richtlinie, die seit Juli 2021 in Kraft ist, hat sich die Kostenübernahme für Parodontitispatienten grundlegend verbessert. Die systematische Parodontitistherapie ist seitdem eine Leistung der gesetzlichen Krankenkasse (GKV). Hier finden Sie eine transparente Übersicht:
| Leistung | Kosten | Kassenleistung |
|---|---|---|
| Parodontaler Befund (PSI) | Kassenleistung | ✓ GKV 2×/Jahr |
| Vorbehandlung (PZR + MHI) | 80–160 EUR | Teilweise (Zuschüsse) |
| Antiinfektiöse Therapie (pro Kiefer) | 300–600 EUR | ✓ GKV seit PAR-Richtlinie |
| Chirurgische Therapie (pro Sextant) | 200–500 EUR | Teilweise GKV |
| Regenerative Therapie (Emdogain®) | 300–800 EUR | Privatleistung |
| UPT-Sitzung | 80–150 EUR | ✓ GKV (PAR-Richtlinie, 2 Jahre) |
Was die PAR-Richtlinie (seit 2021) bedeutet:
Seit Juli 2021 übernimmt die gesetzliche Krankenkasse die Kosten für die systematische Parodontitisbehandlung. Dazu gehören:
- Diagnostik — PSI und parodontaler Befund
- Antiinfektiöse Therapie — Scaling & Root Planing (subgingivales Debridement)
- UPT — Unterstützende Parodontitistherapie über 2 Jahre (Monate 3, 6, 12, 18, 24)
Voraussetzung: Ein AIT-Antrag (Antrag auf Genehmigung der antiinfektiösen Therapie) muss bei Ihrer Krankenkasse eingereicht und genehmigt werden. Diesen Antrag stellen wir für Sie — der Prozess dauert in der Regel 2–3 Wochen.
Nach 2 Jahren: Die GKV-Übernahme der UPT endet nach 24 Monaten. Danach empfehlen wir, die Nachsorge als Privatleistung fortzuführen — Ihre Zahngesundheit ist die Investition wert.
Weitere Informationen zur PAR-Richtlinie finden Sie bei der Kassenzahnärztlichen Bundesvereinigung (KZBV).
Private Versicherungen: Privatversicherte erhalten je nach Tarif eine Erstattung von 80–100 % aller Leistungen — einschließlich regenerativer Verfahren (Emdogain®, GTR). Wir erstellen Ihnen einen detaillierten Heil- und Kostenplan zur Vorlage bei Ihrer Versicherung.

Nachsorge & Unterstützende Parodontitistherapie (UPT)
Die UPT ist das wichtigste Element der Parodontitisbehandlung — denn die eigentliche Herausforderung beginnt nach der aktiven Therapie. Parodontitis ist eine chronische Erkrankung: Ohne regelmäßige Nachsorge kehrt sie fast immer zurück.
Was passiert in einer UPT-Sitzung?
- Taschenmessung — Kontrolle, ob die Taschenreduktion stabil bleibt
- Biofilm-Entfernung — professionelle Reinigung aller Zahnfleischtaschen
- Re-Instruktion — Auffrischung der häuslichen Mundhygiene-Technik
- Entzündungskontrolle — Blutungsindex (BOP) als Frühwarnsystem
- Röntgenkontrolle — bei Bedarf, um den Knochenstatus zu überprüfen
UPT-Zeitplan:
- Im ersten Jahr: alle 3 Monate
- Bei stabiler Situation: alle 3–6 Monate (individuell angepasst)
- Lebenslang: Die UPT sollte nicht enden — Parodontitis erfordert dauerhafte Betreuung
Langfristige Prognose: Die 30-Jahres-Studie von Axelsson und Lindhe zeigt eindrucksvoll: Patienten mit regelmäßiger Nachsorge behalten über 95 % ihrer Zähne. Ohne Nachsorge ist der Zahnverlust deutlich höher. Die UPT ist damit die beste Investition in Ihre Zahngesundheit.
Die GKV übernimmt die UPT-Kosten in den ersten 2 Jahren nach der PAR-Richtlinie. Danach empfehlen wir dringend, die Nachsorge als Privatleistung fortzuführen. In unserer Praxis bieten wir Ihnen ein individuelles UPT-Konzept, abgestimmt auf Ihr persönliches Risikoprofil.

Risiken und Prognose
Die Parodontitisbehandlung ist ein bewährtes, sicheres Verfahren mit sehr guter Prognose. Die häufigsten Begleiterscheinungen sind Teil des normalen Heilungsprozesses und ein Zeichen, dass die Behandlung wirkt:
- Postoperative Empfindlichkeit — häufig und normal, klingt nach 1–3 Tagen ab. Schmerzmittel (Ibuprofen) nach Bedarf.
- Zahnfleischrückgang nach Therapie — häufig. Die Schwellung geht zurück, das Zahnfleisch strafft sich — die Zähne können vorübergehend „länger" wirken.
- Freiliegende Zahnhälse — gelegentlich. Behandelbar mit desensibilisierenden Lacken oder Fluoridapplikation.
- Vorübergehende Zahnlockerung — selten. Stabilisiert sich nach Abheilung des Knochens.
- Rezidiv bei mangelnder Nachsorge — möglich, aber vermeidbar. Regelmäßige UPT verhindert einen Rückfall zuverlässig.
In unserer Praxis minimieren wir Risiken durch präzise DVT-Diagnostik, schonende Ultraschall- und Lasertechnik und ein individuelles UPT-Nachsorgekonzept. Jede Behandlung wird auf Ihre persönliche Situation abgestimmt.
Ihre Behandlerin — Dr. Christina Dickel
In meiner Praxis in München-Oberföhring behandle ich Parodontitis mit einem klaren Fokus auf moderne Technologie und individuelle Betreuung. Mein Ansatz: präzise Diagnostik mit DVT, schonende Therapie mit Ultraschall und Laser, und eine engmaschige Nachsorge, die auf Ihr persönliches Risikoprofil abgestimmt ist.
Seit über 13 Jahren behandle ich Patienten mit Parodontitis — von der leichten Gingivitis bis zu fortgeschrittenen Fällen mit Knochenregeneration. 2016 habe ich das Curriculum Parodontologie der Deutschen Gesellschaft für Parodontologie (DG PARO) abgeschlossen, das eine vertiefte Weiterbildung in allen Aspekten der parodontalen Therapie umfasst.
Mein Ziel ist es, Ihre eigenen Zähne so lange wie möglich zu erhalten. Mit moderner Technik, einem klaren Behandlungsplan und Ihrer Mitarbeit bei der häuslichen Pflege schaffen wir gemeinsam die besten Voraussetzungen dafür.
Mein technisches Equipment für die Parodontitisbehandlung:
- DVT 3D-Diagnostik — für millimetergenaue Knochenbeurteilung
- Dioden-Laser — für schonende Taschendesinfektion
- Piezo-Ultraschall — für gewebeschonendes Scaling
- Digitale Befundung — für lückenlose Verlaufskontrolle
Wenn Sie Fragen haben oder eine Untersuchung wünschen — vereinbaren Sie einen Termin. Eine parodontale Erstuntersuchung dauert ca. 30 Minuten und gibt uns ein klares Bild Ihrer Situation.
Kosten im Überblick
| Leistung | Preisrahmen | Hinweis |
|---|---|---|
| Parodontaler Befund (PSI) | Kassenleistung | GKV 2x/Jahr als Früherkennungsuntersuchung |
| Vorbehandlung (PZR + MHI) | 80 - 160 EUR | Professionelle Zahnreinigung und Mundhygiene-Instruktion |
| Antiinfektiöse Therapie (pro Kiefer) | 300 - 600 EUR | Scaling & Root Planing, subgingivales Debridement |
| Chirurgische Therapie (pro Sextant) | 200 - 500 EUR | Lappenoperation bei tiefen Taschen |
| Regenerative Therapie (Emdogain®) | 300 - 800 EUR | Schmelzmatrixproteine für Knochenregeneration |
| UPT-Sitzung | 80 - 150 EUR | Nachsorge alle 3-6 Monate |
Parodontaler Befund (PSI)
Kassenleistung
GKV 2x/Jahr als Früherkennungsuntersuchung
Vorbehandlung (PZR + MHI)
80 - 160 EUR
Professionelle Zahnreinigung und Mundhygiene-Instruktion
Antiinfektiöse Therapie (pro Kiefer)
300 - 600 EUR
Scaling & Root Planing, subgingivales Debridement
Chirurgische Therapie (pro Sextant)
200 - 500 EUR
Lappenoperation bei tiefen Taschen
Regenerative Therapie (Emdogain®)
300 - 800 EUR
Schmelzmatrixproteine für Knochenregeneration
UPT-Sitzung
80 - 150 EUR
Nachsorge alle 3-6 Monate
Gesetzlich Versicherte: Die antiinfektiöse Therapie und UPT sind seit 2021 Kassenleistungen. Regenerative Verfahren (Emdogain®, GTR) sind Privatleistungen. Private Versicherungen übernehmen je nach Tarif 80-100% aller Leistungen.
Für umfangreiche Behandlungen mit regenerativen Verfahren bieten wir Ratenzahlung an. Sprechen Sie uns an — wir erstellen Ihnen einen transparenten Heil- und Kostenplan.
Risiken und Sicherheit
Die Parodontitisbehandlung ist ein bewährtes, sicheres Verfahren mit sehr guter Prognose. Die häufigsten Begleiterscheinungen sind Teil des normalen Heilungsprozesses:
Postoperative Empfindlichkeit
Häufig (normal)
Klingt nach 1-3 Tagen ab, Schmerzmittel nach Bedarf
Zahnfleischrückgang nach Therapie
Häufig
Normaler Heilungsverlauf — die Schwellung geht zurück, das Zahnfleisch strafft sich
Freiliegende Zahnhälse
Gelegentlich
Desensibilisierende Behandlung, Fluoridlack
Vorübergehende Zahnlockerung
Selten
Stabilisiert sich nach Abheilung des Knochens
Rezidiv bei mangelnder Nachsorge
Möglich
Regelmäßige UPT verhindert Rückfall zuverlässig
In unserer Praxis minimieren wir Risiken durch präzise DVT-Diagnostik, schonende Ultraschall- und Lasertechnik und ein individuelles UPT-Nachsorgekonzept. Jede Behandlung wird auf Ihre persönliche Situation abgestimmt.
Qualifikationen und Zertifikate
2012
Staatsexamen Zahnmedizin
Heinrich-Heine-Universität Düsseldorf
2016
Curriculum Parodontologie
Deutsche Gesellschaft für Parodontologie (DG PARO)
DVT-Zertifizierung
Digitale Volumentomographie
Fortbildung Lasergestützte Parodontitistherapie
Über 13 Jahre Erfahrung in der Parodontitisbehandlung
Häufige Fragen
Bereit für Ihren ersten Schritt?
Vereinbaren Sie einen Termin für eine persönliche Beratung in unserer Praxis in München Oberföhring.
