Parodontitis Behandlung München - Spezialist Zahnärztin Christina Dickel
Gesundes Zahnfleisch ist essenziell für den Erhalt Ihrer Zähne. Parodontitis beginnt oft unbemerkt, kann aber zu Zahnverlust führen. Doch moderne Behandlungsmethoden stoppen den fortschreitenden Knochenabbau – von tiefenreinigenden Verfahren bis hin zu regenerativen Therapien. So bleibt Ihr Zahnhalteapparat stabil und Ihre Zähne langfristig erhalten.

Inhaltsverzeichnis
Was ist Parodontitis?
Parodontitis ist eine chronisch-entzündliche Infektionskrankheit des Zahnhalteapparats, ausgelöst durch bakterielle Biofilme (Plaque) unterhalb des Zahnfleischrandes. Der Begriff wird im Volksmund häufig mit „Zahnfleischbluten" gleichgesetzt — doch das greift zu kurz. Parodontitis zerstört systematisch das gesamte Zahnbett: Zahnfleisch, Wurzelhaut, Kieferknochen und die Fasern, die den Zahn im Knochen verankern.
Die Zahlen sprechen eine deutliche Sprache: Parodontitis ist die häufigste Ursache für Zahnverlust im Erwachsenenalter — noch vor Karies. Mehr als 50 % aller Erwachsenen über 40 Jahre sind in Deutschland von einer behandlungsbedürftigen Parodontitis betroffen, viele wissen es nicht einmal. Denn die Erkrankung verläuft lange Zeit schmerzlos und schleichend, bis der Zahnverlust droht.
Entscheidend ist der Unterschied zwischen Gingivitis und Parodontitis: Eine Gingivitis (Zahnfleischentzündung) betrifft ausschließlich das Zahnfleischgewebe und ist bei konsequenter Behandlung und verbesserter Mundhygiene vollständig reversibel. Sobald die Entzündung jedoch auf den Kieferknochen übergegriffen hat und Knochenabbau stattgefunden hat, sprechen wir von Parodontitis — dieser Zustand ist zwar behandelbar und kontrollierbar, aber nicht vollständig rückgängig zu machen.
Das Tückische: Die meisten Patienten bemerken die Erkrankung erst in einem fortgeschrittenen Stadium, weil Schmerzen lange ausbleiben. Regelmäßige Vorsorgeuntersuchungen sind daher unerlässlich. In unserer Zahnarztpraxis in München-Oberföhring führen wir bei jedem Recall einen Parodontalen Screening Index (PSI) durch — die einfachste und schnellste Methode, um Parodontitis frühzeitig zu erkennen.
Wenn Sie den Verdacht haben, dass Sie betroffen sein könnten, zögern Sie nicht: Rufen Sie uns an unter 089 95760618 oder vereinbaren Sie online einen Termin. Früherkennung ist die wirksamste Waffe gegen Parodontitis.
Haben Sie Parodontitis? — Der Selbst-Check
Parodontitis entwickelt sich schleichend — doch es gibt Warnsignale, die Sie selbst erkennen können. Der folgende Selbst-Check hilft Ihnen einzuschätzen, ob Sie einen Zahnarzttermin vereinbaren sollten. Bitte beachten Sie: Dieser Check ersetzt keine zahnärztliche Untersuchung. Nur eine Taschenmessung und ein Röntgenbild können Parodontitis sicher diagnostizieren.
Prüfen Sie, welche der folgenden Symptome auf Sie zutreffen:
- Zahnfleischbluten beim Zähneputzen oder Essen — Gesundes Zahnfleisch blutet nicht. Auch gelegentliches Bluten ist kein „Normalzustand", sondern ein Alarmsignal für eine Entzündung.
- Gerötetes, geschwollenes Zahnfleisch — Gesundes Zahnfleisch ist hell- bis lachsfarben und fest anliegend. Rötung und Schwellung deuten auf eine aktive Entzündung hin.
- Zahnfleischrückgang — Ihre Zähne wirken länger als früher — Wenn Zahnhälse freigelegt werden, ist das ein Zeichen dafür, dass das Zahnfleisch sich zurückzieht. Dies kann auf Parodontitis oder aggressives Zähneputzen hinweisen.
- Anhaltender Mundgeruch (Halitosis) — Bakterien in tiefen Zahnfleischtaschen produzieren Schwefelverbindungen, die für chronischen Mundgeruch verantwortlich sind. Wenn Mundgeruch trotz guter Mundhygiene nicht verschwindet, sollte Parodontitis ausgeschlossen werden.
- Empfindliche Zahnhälse — Freiliegende Zahnhälse reagieren oft schmerzhaft auf kalte, heiße oder süße Speisen und Getränke. Dieses Symptom entsteht, wenn das Zahnfleisch sich durch Entzündung zurückgezogen hat.
- Lockere Zähne oder Zahnwanderung — Wenn Zähne sich anfühlen, als ob sie wackeln, oder sich ihre Position verändert hat, ist der Zahnhalteapparat bereits erheblich geschädigt. Dies ist ein dringendes Warnsignal.
- Eiterbildung zwischen Zahn und Zahnfleisch — Sichtbarer Eiter oder ein unangenehmer Geschmack im Mund (besonders morgens) können auf ein Parodontalabszess hinweisen — ein akuter Befund, der sofortige Behandlung erfordert.
- Veränderter Biss — Zähne passen nicht mehr zusammen — Wenn sich Ihr Biss verändert hat oder Zahnersatz (Brücken, Kronen) plötzlich anders sitzt, kann Zahnwanderung durch Parodontitis die Ursache sein.
Ihre Auswertung:
1–2 Symptome: Möglicherweise Gingivitis oder beginnende Parodontitis. Eine zahnärztliche Kontrolle ist empfehlenswert.
3 oder mehr Symptome: Die Wahrscheinlichkeit einer behandlungsbedürftigen Parodontitis ist hoch. Vereinbaren Sie umgehend einen Termin unter 089 95760618. Je früher wir behandeln, desto besser Ihre Prognose und desto mehr Zahnsubstanz bleibt erhalten.
In unserer Praxis in München-Oberföhring führen wir eine umfassende parodontale Diagnostik durch: Taschenmessung an allen 6 Messpunkten pro Zahn, digitales Röntgen, Blutungsindices und Beurteilung der Mundflora. Diese Untersuchung schafft die Grundlage für einen individuellen Behandlungsplan.
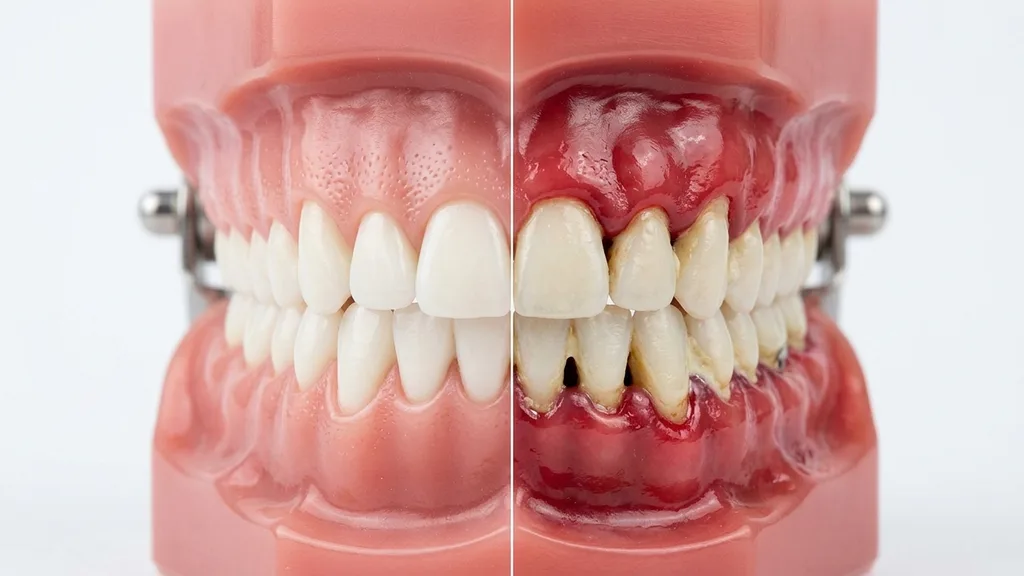
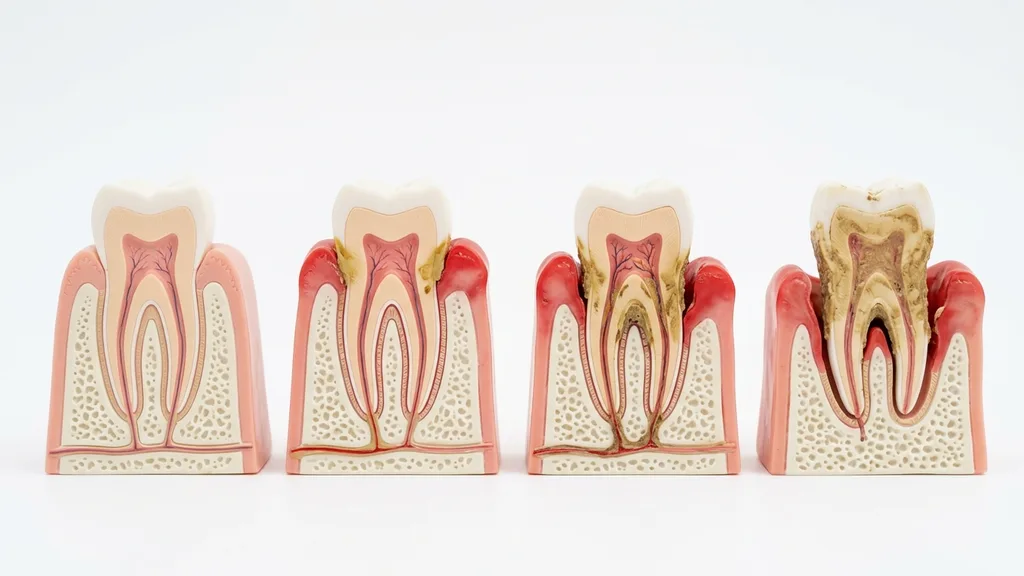
Stadien der Parodontitis
Parodontitis ist keine einheitliche Erkrankung — sie verläuft in verschiedenen Schweregraden, von der reversiblen Entzündung bis zum schweren Knochenverlust. Das Verständnis der Stadien hilft Ihnen, die Dringlichkeit einer Behandlung einzuschätzen. Die entscheidende Regel lautet: Je früher erkannt, desto besser die Prognose.
Stadium 0: Gingivitis — Das Vorstadium
Die Gingivitis ist eine Entzündung des Zahnfleisches, die noch keinen Knochen- oder Gewebeverlust verursacht hat. Das Zahnfleisch ist gerötet, geschwollen und blutet beim Zähneputzen. Zahnfleischtaschen sind nicht vertieft (≤3 mm). Das Entscheidende: Gingivitis ist vollständig reversibel. Eine professionelle Zahnreinigung in Kombination mit konsequenter häuslicher Mundhygiene genügt, um die Entzündung vollständig auszuheilen. Dieses Stadium sollte als Weckruf verstanden werden — wer jetzt handelt, verhindert Parodontitis.
Stadium I: Leichte Parodontitis
Im ersten Parodontitis-Stadium greift die Entzündung auf die tiefer liegenden Strukturen über. Es zeigt sich ein früher Knochenverlust, die Zahnfleischtaschen vertiefen sich auf 3–4 mm. Oft ist dieses Stadium noch nahezu schmerzlos — Patienten bemerken allenfalls gelegentliches Zahnfleischbluten. Das Röntgenbild zeigt erste Anzeichen von Knochenabbau an den Zahnwurzeln. Mit einer konsequenten antiinfektiösen Therapie (geschlossenes Scaling und Wurzelglättung) lässt sich die Erkrankung in diesem Stadium sehr gut kontrollieren und die Prognose ist ausgezeichnet.
Stadium II: Mittelschwere Parodontitis
Bei mittelschwerer Parodontitis hat der Knochenabbau moderaten Umfang erreicht. Die Zahnfleischtaschen vertiefen sich auf 4–5 mm, das Zahnfleisch zieht sich zurück, Zahnhälse werden sichtbar. Patienten bemerken nun deutlicher Mundgeruch, empfindliche Zahnhälse und möglicherweise erste Zahnlockerungen. Die Behandlung ist aufwendiger — oft sind mehrere Sitzungen für das subgingivale Scaling erforderlich. In diesem Stadium ist eine regelmäßige unterstützende Parodontitistherapie (UPT) nach der Behandlung besonders wichtig, um ein Rezidiv zu verhindern.
Stadium III/IV: Schwere Parodontitis
Im schweren Stadium ist der Knochenabbau weit fortgeschritten. Zahnfleischtaschen von 6 mm und tiefer sind typisch, Zähne lockern sich deutlich, Zahnwanderungen und Bissveränderungen treten auf. Ohne Behandlung droht Zahnverlust. In diesem Stadium reicht die geschlossene Therapie allein oft nicht aus — es können chirurgische Eingriffe (Lappenoperation) oder regenerative Verfahren erforderlich werden. Für Patienten mit schwerem Knochenverlust bieten wir auch Knochenaufbau mit modernsten Biomaterialien an, um verlorene Strukturen wiederherzustellen und die Basis für Implantate zu schaffen.
Das wichtigste Fazit: Jedes Stadium ist behandelbar — aber frühes Handeln erspart aufwendige und kostspielige Eingriffe. Wenn Sie eines der beschriebenen Stadien bei sich erkennen, vereinbaren Sie noch heute einen Termin unter 089 95760618.
Ursachen und Risikofaktoren
Die primäre Ursache von Parodontitis ist der bakterielle Biofilm (Plaque) unterhalb des Zahnfleischrandes. In tiefen Zahnfleischtaschen können sich anaerobe (sauerstoffscheue) Bakterien ansiedeln, die aggressive Enzyme und Giftstoffe produzieren und eine überschießende Immunreaktion des Körpers auslösen — diese Immunreaktion ist es, die letztlich den Knochen zerstört. Allein bakterieller Befall reicht jedoch nicht aus, um schwere Parodontitis auszulösen: Individuelle Risikofaktoren bestimmen erheblich, wer erkrankt und wie schnell die Erkrankung fortschreitet.
Die wichtigsten Risikofaktoren:
- Rauchen — Risikofaktor Nummer 1: Raucher haben ein bis zu 6-fach erhöhtes Risiko für Parodontitis. Nikotin verringert die Durchblutung des Zahnfleisches, dämpft die Immunantwort und maskiert Symptome wie Zahnfleischbluten — wodurch Raucher die Erkrankung oft noch später bemerken. Rauchstopp ist die wirksamste einzelne Maßnahme zur Verbesserung der Parodontitis-Prognose.
- Diabetes mellitus: Die Beziehung zwischen Diabetes und Parodontitis ist bidirektional: Schlecht eingestellter Blutzucker fördert Entzündungen und verschlechtert die Parodontitis; gleichzeitig verschlechtert Parodontitis die Blutzuckerkontrolle. Diabetiker sollten besonders auf ihre Mundgesundheit achten und engmaschigere Recall-Termine wahrnehmen.
- Genetische Veranlagung: Studien zeigen, dass genetische Faktoren etwa 30 % der Varianz im Parodontitis-Risiko erklären. Wenn enge Familienangehörige Parodontitis hatten oder Zähne verloren haben, ist das Risiko erhöht — unabhängig von Mundhygiene und anderen Faktoren.
- Stress: Chronischer Stress erhöht den Cortisolspiegel und wirkt immunsuppressiv. Das Immunsystem kann parodontalpathogene Bakterien weniger effektiv bekämpfen, die Entzündung schreitet schneller voran.
- Hormonelle Veränderungen: Schwangerschaft, Menopause und hormonelle Verhütungsmittel können das Zahnfleisch empfindlicher machen. Schwangerschaftsgingivitis betrifft viele Frauen und kann sich zu Parodontitis entwickeln.
- Medikamente: Viele Medikamente (Antihypertensiva, Antiepileptika, Immunsuppressiva, Antihistaminika, Antidepressiva) verursachen Mundtrockenheit oder Zahnfleischwucherungen, die Parodontitis begünstigen.
- Mangelnde Mundhygiene: Unzureichendes Zähneputzen und fehlende Interdentalreinigung führen zur Plaqueakkumulation — der direkten Ursache von Zahnfleischentzündung und Parodontitis.
Systemische Zusammenhänge — warum Parodontitis den ganzen Körper betrifft:
Parodontitis ist nicht nur ein „Zahnproblem". Chronische parodontale Entzündungen setzen Entzündungsmediatoren frei, die systemisch wirken. Wissenschaftlich belegt sind Zusammenhänge mit:
- Herz-Kreislauf-Erkrankungen: Parodontitis erhöht das Risiko für Herzinfarkt und Schlaganfall
- Diabetes-Komplikationen: Verschlechterung der Blutzuckerkontrolle
- Atemwegserkrankungen: Parodontale Bakterien können in die Lunge aspiriert werden
- Schwangerschaftskomplikationen: Erhöhtes Risiko für Frühgeburt und niedriges Geburtsgewicht
- Rheumatoide Arthritis: Bidirektionaler Zusammenhang mit gemeinsamen Entzündungswegen
Diese systemischen Zusammenhänge unterstreichen, warum eine konsequente Parodontitis-Behandlung nicht nur Ihre Zähne, sondern Ihre gesamte Gesundheit schützt.
Behandlung — Von der Diagnose bis zur Nachsorge
Die Parodontitis-Behandlung folgt einem klaren, wissenschaftlich fundierten Stufenplan. Das Ziel: Entzündung stoppen, Bakterienlast eliminieren, den Zahnhalteapparat stabilisieren und durch lebenslange Nachsorge ein Rezidiv verhindern. In unserer Praxis in München-Oberföhring arbeiten wir nach den aktuellen Leitlinien der Deutschen Gesellschaft für Parodontologie (DGParo) und der Europäischen Förderation für Parodontologie (EFP).
-
Parodontaler Befund — Die Diagnose
Am Anfang steht eine gründliche Diagnostik. Der Parodontale Screening Index (PSI) gibt einen ersten Überblick. Im Rahmen des detaillierten parodontalen Befunds messen wir an 6 Messpunkten pro Zahn die Taschentiefen, erfassen Blutung auf Sondierung (BOP), Zahnlockerungsgrade und Furkationsbefälle. Ergänzend erstellen wir ein digitales Röntgenbild zur Beurteilung des Knochenabbaus. Dieser Befund bildet die Grundlage für Diagnose, Therapieplanung und spätere Verlaufskontrolle.
-
Vorbehandlung — Entzündungsreduktion und Mundhygieneinstruktion
Vor der eigentlichen Parodontitis-Therapie führen wir eine professionelle Zahnreinigung (PZR) durch und entfernen supra- und subgingivale Zahnstein-Ablagerungen. Ebenso wichtig: Wir instruieren Sie in der optimalen häuslichen Mundhygiene — Zahnputztechnik, Auswahl der richtigen Interdentalbürsten und Anwendung ergänzender Hilfsmittel. Eine optimierte Mundhygiene ist Voraussetzung für den Erfolg jeder Parodontitis-Therapie.
-
Geschlossene Parodontitistherapie (AIT) — Das Herzstück der Behandlung
Die antiinfektiöse Therapie (AIT), auch als subgingivales Scaling und Wurzelglättung bekannt, ist das Kernstück der Behandlung. Unter Lokalanästhesie werden bakterieller Biofilm, Zahnstein und infiziertes Wurzelzement mit Ultraschall-Instrumenten und Handinstrumenten (Gracey-Küretten) aus den Zahnfleischtaschen entfernt. Die Behandlung erfolgt quadrantenweise über mehrere Sitzungen. Durch die Glättung der Wurzeloberfläche wird eine erneute Bakterienansiedlung erschwert.
-
Reevaluation — Erfolgskontrolle nach 6–8 Wochen
Etwa 6–8 Wochen nach der AIT erfolgt die Reevaluation: Wir messen erneut alle Taschentiefen und dokumentieren die Abheilung. Blutungsindices und Taschenreduktion zeigen, wie erfolgreich die Therapie war. Bei den meisten Patienten reicht die geschlossene Therapie aus, um die Erkrankung zu stabilisieren.
-
Ggf. chirurgische Therapie — Wenn die geschlossene Therapie nicht ausreicht
Bei persistierenden Taschen über 5–6 mm oder ungünstiger Zahnanatomie kann eine chirurgische Therapie notwendig sein. Die Lappenoperation (Zugangslappen) ermöglicht direkten Zugang zu tiefer liegenden Wurzel- und Knochenbereichen. Regenerative Verfahren wie Schmelzmatrixproteine (Emdogain) oder gesteuerte Geweberegeneration (GTR) mit Knochenersatzmaterialien können in ausgewählten Fällen verlorenen Knochen und Zahnhalteapparat teilweise wiederherstellen. Für weitergehende Informationen besuchen Sie unsere Parodontologie-Seite.
-
Unterstützende Parodontitistherapie (UPT) — Lebenslange Nachsorge
Die UPT ist keine Option, sondern eine Notwendigkeit: Parodontitis ist eine chronische Erkrankung, die ohne regelmäßige Nachsorge rezidiviert. Im Rahmen der UPT führen wir 2–4 Mal pro Jahr eine individuelle Prophylaxe und Kontrolle durch — abhängig von Ihrem Risikoprofil und Therapieergebnis. Die gesetzliche Krankenkasse übernimmt die UPT für 2 Jahre nach der systematischen Parodontitis-Therapie.
Kosten & Kassenleistung
Seit dem 1. Juli 2021 hat sich die Situation für gesetzlich Versicherte grundlegend verbessert: Mit der neuen PAR-Richtlinie übernimmt die gesetzliche Krankenversicherung (GKV) erstmals die systematische Parodontitis-Therapie als Regelleistung — ein bedeutender Fortschritt in der Versorgung von Parodontitis-Patienten in Deutschland.
Was die GKV übernimmt (Kassenleistung):
- Parodontaler Befund (PSI): Das Screening erfolgt alle 2 Jahre ab dem 18. Lebensjahr als Kassenleistung
- Geschlossene Parodontitistherapie (AIT): Das subgingivale Scaling und die Wurzelglättung sind bei dokumentiertem PSI-Score 3 oder höher vollständig kassenfinanziert
- Unterstützende Parodontitistherapie (UPT): Die Nachsorge wird für 2 Jahre nach abgeschlossener systematischer Therapie von der GKV übernommen
- Ggf. chirurgische Therapie: Bei medizinischer Notwendigkeit nach Reevaluation ebenfalls Kassenleistung
Voraussetzungen für die GKV-Leistung: Die PAR-Richtlinie setzt einen dokumentierten PSI-Code 3 oder höher voraus. Die Diagnose muss korrekt dokumentiert sein, und die Behandlung muss nach dem vorgeschriebenen Stufenplan erfolgen. In unserer Praxis übernehmen wir die vollständige Dokumentation und Antragstellung für Sie.
Eigenanteile und Privatleistungen:
- Regenerative Verfahren (Emdogain, Knochenersatzmaterialien): Diese hochwertigen Therapien zur Geweberegenerierung werden als Privatleistung abgerechnet. Die Kosten hängen vom Umfang ab und werden im individuellen Heil- und Kostenplan festgehalten.
- Laserbehandlung: Ergänzende Laserbehandlung in den Taschen wird privat berechnet
- Erweiterte Diagnostik: z. B. digitales Volumentomogramm (DVT) oder mikrobiologische Diagnostik
Private Krankenversicherung: PKV-Versicherte haben je nach Tarif Anspruch auf bis zu 100 % der Behandlungskosten, einschließlich regenerativer Verfahren und Laserbehandlung. Wir stellen Ihnen gerne eine detaillierte Kostenvoranschau für Ihre Versicherung aus.
Finanzierung: Für Privatleistungen bieten wir Ratenzahlung und individuelle Finanzierungslösungen an. Sprechen Sie uns an — wir finden gemeinsam eine Lösung, die Ihren Möglichkeiten entspricht. Rufen Sie uns unter 089 95760618 an oder vereinbaren Sie einen Beratungstermin.
Parodontitis vorbeugen
Parodontitis ist in vielen Fällen vermeidbar — zumindest in den schweren Verlaufsformen. Gingivitis, das Vorstadium, ist vollständig reversibel. Wer frühzeitig handelt und konsequente Vorbeugung betreibt, kann verhindern, dass sich aus einer Zahnfleischentzündung eine Parodontitis entwickelt. Diese Maßnahmen haben den größten Effekt:
1. Interdentalreinigung — Der absolut entscheidende Faktor
Zahnbürste allein reinigt nur etwa 60 % der Zahnoberflächen. Die Zahnzwischenräume — wo Parodontitis am häufigsten beginnt — bleiben ungereinigt. Interdentalbürsten sind für die meisten Patienten effektiver als Zahnseide, weil sie mehr Plaque entfernen und einfacher zu handhaben sind. Verwenden Sie die kleinstmögliche Größe, die noch Widerstand spürt. Einmal täglich abends vor dem Zähneputzen genügt — aber täglich ist Pflicht.
2. Professionelle Zahnreinigung (PZR) — Regelmäßig und konsequent
Bakterieller Biofilm, der über längere Zeit nicht entfernt wird, mineralisiert zu Zahnstein — dieser lässt sich zu Hause nicht mehr entfernen. Eine regelmäßige professionelle Zahnreinigung (PZR) in unserer Praxis entfernt Zahnstein, Verfärbungen und hartnäckige Beläge auch in Bereichen, die zu Hause nicht erreichbar sind. Das empfohlene Intervall: 1–2 Mal pro Jahr für gesunde Patienten, häufiger für Patienten mit erhöhtem Risiko oder nach Parodontitis-Behandlung.
3. Rauchstopp — Der größte einzelne Risikofaktor
Rauchen ist der bedeutendste modifizierbare Risikofaktor für Parodontitis. Bereits nach einem Jahr ohne Rauchen verbessert sich die Parodontitis-Prognose erheblich. Wer aufhört zu rauchen, senkt sein Parodontitis-Risiko auf das Niveau von Nichtrauchern — ein enormer Gewinn für die Mundgesundheit und die allgemeine Gesundheit.
4. Diabetesmanagement
Patienten mit Diabetes sollten ihren Blutzucker konsequent kontrollieren — nicht nur für ihre allgemeine Gesundheit, sondern auch um das Parodontitis-Risiko zu minimieren. Der bidirektionale Zusammenhang bedeutet: Bessere Blutzuckereinstellung schützt das Zahnfleisch, und gesundes Zahnfleisch erleichtert die Blutzuckerkontrolle.
5. Stressreduktion
Chronischer Stress erhöht das Entzündungsniveau im Körper und schwächt das Immunsystem. Techniken zur Stressbewältigung — Sport, Meditation, ausreichend Schlaf — tragen indirekt zur Mundgesundheit bei.
6. Regelmäßige zahnärztliche Kontrollen
Der Parodontale Screening Index (PSI) sollte alle 2 Jahre durchgeführt werden — für GKV-Patienten ab 18 Jahren ist dies eine Kassenleistung. So erkennen wir Frühzeichen von Parodontitis, bevor Knochenverlust entsteht.
Die wichtigste Botschaft: Gingivitis ist reversibel — handeln Sie, bevor daraus Parodontitis wird. Wenn Sie bemerken, dass Ihr Zahnfleisch blutet oder sich zurückzieht, zögern Sie nicht und vereinbaren Sie einen Termin unter 089 95760618.

Häufige Fragen zu Parodontitis
Hier finden Sie Antworten auf die Fragen, die uns unsere Patienten am häufigsten stellen. Weitere detaillierte Antworten finden Sie im FAQ-Bereich weiter unten auf dieser Seite.
Ist Parodontitis heilbar?
Parodontitis ist nicht im klassischen Sinne „heilbar" — einmal verlorener Knochen lässt sich nur begrenzt regenerieren. Aber: Die Erkrankung ist sehr gut behandelbar und kontrollierbar. Mit einer systematischen Therapie und konsequenter Nachsorge (UPT) lässt sich die Erkrankung dauerhaft stabilisieren. Die große Mehrheit der Patienten behält ihre Zähne ein Leben lang — wenn die Behandlung rechtzeitig begonnen wird.
Tut die Parodontitis-Behandlung weh?
Die geschlossene Parodontitis-Therapie (AIT) wird unter örtlicher Betäubung durchgeführt, sodass Sie während der Behandlung nichts spüren. In den ersten Tagen danach kann es zu vorübergehenden Beschwerden, Zahnfleischbluten und empfindlichen Zahnhälsen kommen — diese klingen in der Regel nach wenigen Tagen ab. Wir beraten Sie über geeignete Nachsorge und Schmerzmanagement.
Zahlt die Krankenkasse die Behandlung?
Ja — seit der PAR-Richtlinie 2021 übernimmt die GKV die systematische Parodontitis-Therapie als Kassenleistung, wenn ein PSI-Score von 3 oder höher dokumentiert ist. Dies umfasst den parodontalen Befund, die AIT und die UPT für 2 Jahre. Ergänzende Leistungen wie regenerative Verfahren oder Laserbehandlung sind Privatleistungen.
Ab welchem Alter bekommt man Parodontitis?
Grundsätzlich kann Parodontitis in jedem Alter auftreten — auch bei jungen Menschen. Am häufigsten tritt sie jedoch ab dem 40. Lebensjahr auf: mehr als 50 % der über 40-Jährigen sind betroffen. Es gibt jedoch auch aggressive Verlaufsformen, die bereits bei Jugendlichen und jungen Erwachsenen auftreten. Regelmäßige Kontrollen sind daher für alle Altersgruppen wichtig.
Haben Sie weitere Fragen? Rufen Sie uns an unter 089 95760618 oder schauen Sie sich unsere ausführliche Parodontologie-Seite an.
Kosten im Überblick
| Leistung | Preisrahmen | Hinweis |
|---|---|---|
| Parodontaler Befund (PSI) | Kassenleistung | Screening alle 2 Jahre ab 18 |
| Geschlossene Parodontitistherapie | Kassenleistung | GKV seit 2021 (PAR-Richtlinie) |
| Unterstützende Parodontitistherapie (UPT) | Kassenleistung (2 Jahre) | Nachsorge nach systematischer Therapie |
| Regenerative/Laser-Therapie | Privatleistung, je nach Umfang |
Parodontaler Befund (PSI)
Kassenleistung
Screening alle 2 Jahre ab 18
Geschlossene Parodontitistherapie
Kassenleistung
GKV seit 2021 (PAR-Richtlinie)
Unterstützende Parodontitistherapie (UPT)
Kassenleistung (2 Jahre)
Nachsorge nach systematischer Therapie
Regenerative/Laser-Therapie
Privatleistung, je nach Umfang
Private Versicherungen übernehmen je nach Tarif bis zu 100% der Behandlungskosten inkl. regenerativer Verfahren und Laserbehandlung.
Ratenzahlung und individuelle Finanzierungslösungen für Privatleistungen möglich.
Risiken und Sicherheit
Die Parodontitis-Behandlung ist ein bewährtes, sicheres Verfahren. Nebenwirkungen sind in der Regel vorübergehend und gut beherrschbar.
Postoperative Empfindlichkeit und Zahnfleischbluten
Häufig, vorübergehend (wenige Tage)
Klingt spontan ab; Mundspülung mit Chlorhexidin
Freiliegende Zahnhälse nach Abschwellung
Möglich
Ästhetisch korrigierbar; Desensibilisierung möglich
Rezidiv bei unzureichender Nachsorge
Vermeidbar
Regelmäßige UPT-Termine, konsequente Mundhygiene
Durch schonende Ultraschall-Instrumente, minimalinvasive Techniken und ein strukturiertes UPT-Programm minimieren wir Komplikationen und maximieren den Behandlungserfolg.
Qualifikationen und Zertifikate
2012
Staatsexamen Zahnmedizin
Heinrich-Heine-Universität Düsseldorf
2017
Curriculum Parodontologie
Deutsche Gesellschaft für Parodontologie (DGParo)
2020
Fortbildung Regenerative Parodontaltherapie
DGParo
2017
Mitglied Deutsche Gesellschaft für Parodontologie (DGParo)
DGParo
Häufige Fragen
Bereit für Ihren ersten Schritt?
Vereinbaren Sie einen Termin für eine persönliche Beratung in unserer Praxis in München Oberföhring.
