Inhaltsverzeichnis
¿Qué es un tratamiento de conductos?
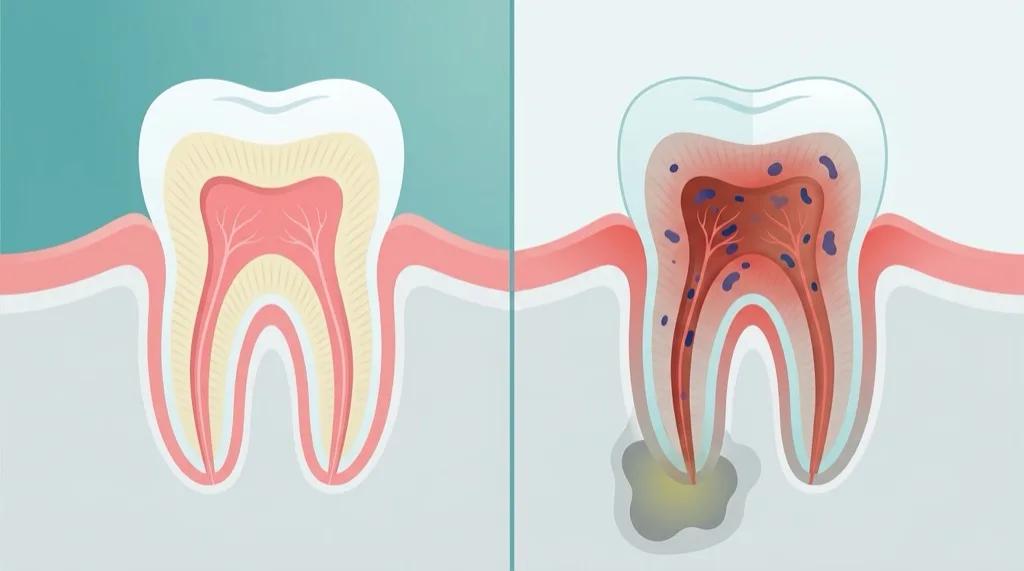
Un tratamiento de conductos —denominado correctamente en términos médicos como tratamiento de conductos radiculares o endodoncia— es una intervención conservadora que elimina la pulpa inflamada o necrótica (el llamado tejido pulpar) del interior de un diente. La pulpa es el tejido vivo del interior del diente: una compleja red de vasos sanguíneos, fibras nerviosas y tejido conectivo que se extiende desde la cámara pulpar coronal a través de los finos conductos radiculares hasta el ápice de la raíz.
Cuando las bacterias —generalmente por caries profunda, un traumatismo dental o fisuras en el diente— alcanzan la pulpa, se produce una inflamación (pulpitis). En estadios avanzados, las células pulpares mueren (necrosis pulpar) y las bacterias se propagan a través de los conductos radiculares hacia el tejido óseo y blando circundante. El resultado es una lesión periapical —un foco inflamatorio en el ápice radicular que se muestra como una zona oscura en la radiografía y puede causar dolor e hinchazón considerables.
El tratamiento de conductos soluciona este problema eliminando completamente la pulpa inflamada o necrótica, limpiando y desinfectando a fondo los conductos y cerrándolos permanentemente con un material biocompatible. El diente permanece en el hueso maxilar —pierde únicamente su vitalidad, pero puede seguir ejerciendo su función masticatoria normal.
La mala reputación del tratamiento de conductos proviene de una era pasada sin anestesia local y sin técnicas modernas de magnificación. Con anestesia contemporánea y precisión microscópica, el tratamiento es hoy ampliamente indoloro —y mucho más eficaz que antes.
Por qué la conservación del diente siempre tiene prioridad
El principio más importante de la odontología moderna es: conservar el diente antes que reemplazarlo. Un diente propio tratado es, desde el punto de vista biológico, funcional y económico, casi siempre superior a la alternativa —la extracción seguida de un implante.
El hueso maxilar alrededor del diente se conserva gracias a la carga masticatoria natural. Un implante también puede lograr esta conservación ósea, pero requiere primero la extracción, un periodo de cicatrización de tres a seis meses y una intervención quirúrgica. El coste total de un implante —incluyendo el pilar y la corona— oscila típicamente entre 2.000 y 4.000 EUR, mientras que el copago por un tratamiento de conductos moderno suele estar entre 150 y 600 EUR. Una inversión en la conservación del diente compensa múltiples veces —biológica, funcional y económicamente.
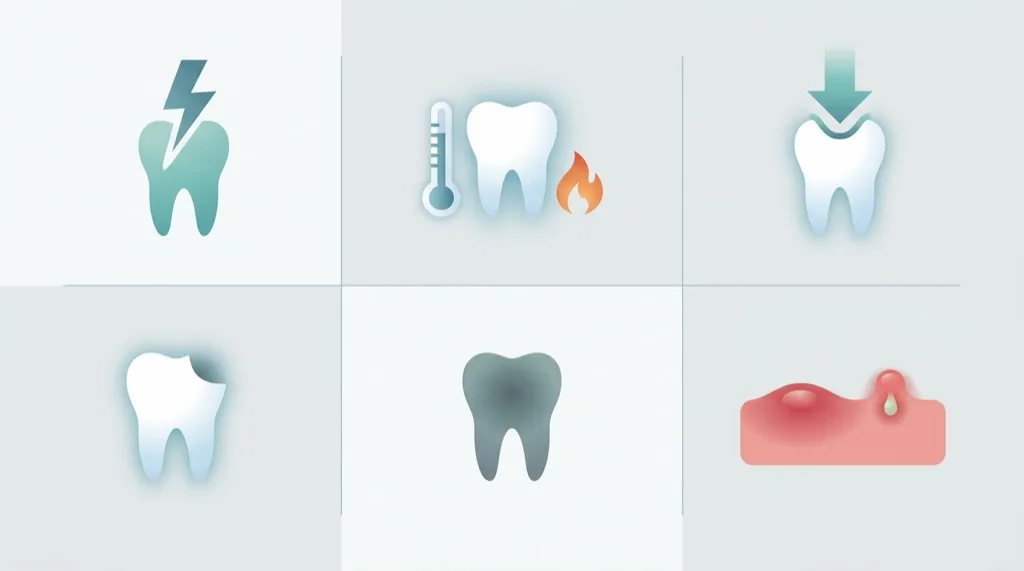
Síntomas — ¿Cuándo es necesario un tratamiento de conductos?
No todo dolor dental requiere inmediatamente un tratamiento de conductos —pero ciertos tipos de dolor y signos clínicos son señales de advertencia claras. Cuanto antes se inicie un tratamiento endodóntico, mayor es la tasa de éxito y menor el esfuerzo necesario.
Dolor espontáneo (pulpitis irreversible): Un dolor persistente que aparece por sí solo —a menudo pulsátil, que se intensifica por la noche— es el signo clásico de una pulpitis irreversible. La pulpa está tan inflamada que ya no puede curarse por sí misma. En esta fase, el tratamiento de conductos es inevitable.
Sensibilidad a la masticación (periodontitis apical): El dolor al masticar o morder sobre el diente afectado indica una inflamación en la zona del ápice radicular. Los ligamentos periodontales —las fibras que anclan el diente en el hueso— están inflamados y reaccionan a la presión.
Sensibilidad al frío y al calor: Los estímulos fríos breves que desaparecen rápidamente suelen indicar una pulpitis reversible, que aún puede tratarse con medidas conservadoras. Si el dolor persiste más de 30 segundos tras retirar el estímulo, esto apunta a una pulpitis irreversible que requiere tratamiento de conductos. La sensibilidad intensa al calor suele ser señal de una inflamación avanzada.
Diente decolorado (diente devital): Una coloración gris o amarillenta progresiva de un diente concreto puede indicar una pulpa necrótica —a menudo sin ningún dolor, ya que las fibras nerviosas ya no funcionan.
Hinchazón o fístula (absceso): Una hinchazón en la encía sobre el diente afectado, un grano de pus (fístula) o incluso una inflamación facial son señales de un absceso agudo. Aquí se requiere actuación inmediata.
Traumatismo (accidente dental): Tras un accidente dental —caída, accidente deportivo, golpe— la pulpa puede necrosarse incluso sin daño visible. Los controles regulares tras un traumatismo son importantes para vigilar el estado de la pulpa.
El mensaje decisivo: El diagnóstico y tratamiento temprano mejoran considerablemente el pronóstico. No espere ante molestias persistentes —contáctenos en el 089 95760618.
Endodoncia microscópica — La diferencia determinante
La innovación más importante de la endodoncia moderna es el microscopio quirúrgico. Lo cambia todo: lo que el odontólogo ve, lo que encuentra y, en última instancia, el éxito del tratamiento. En nuestra consulta en Múnich-Oberföhring, el microscopio no es una opción —es el estándar en cada tratamiento de conductos.
Lo que aporta el microscopio: Con un aumento de 25 veces combinado con iluminación coaxial de luz fría, el profesional puede ver detalles que son sencillamente invisibles a simple vista o con lupas simples. Entre ellos:
- Conductos ocultos —el conducto MB2 en el molar superior (el segundo conducto mesiovestibular) pasa inadvertido en hasta el 50 % de los casos en tratamientos sin microscopio. Los conductos no tratados son la causa más frecuente de fracaso de un tratamiento de conductos.
- Conductos calcificados —con la edad, los conductos se estrechan. Bajo el microscopio, incluso los conductos fuertemente calcificados pueden localizarse y tratarse de forma segura.
- Fisuras y fracturas microscópicas —una fisura que compromete el diente a largo plazo a menudo no es visible sin magnificación. El microscopio lo revela antes de iniciar el tratamiento.
- Perforaciones y variantes anatómicas —hallazgos poco frecuentes pero clínicamente relevantes que pueden identificarse y tratarse con seguridad bajo visión microscópica.
Comparación de tasas de éxito:
- Tratamiento de conductos sin magnificación: aprox. 70 % de éxito a largo plazo
- Tratamiento de conductos con microscopio quirúrgico: 90–95 % de éxito a largo plazo
Esta diferencia es clínicamente significativa: uno de cada cinco dientes tratados convencionalmente necesita ser retratado o extraído a medio plazo. Con el microscopio, este riesgo se reduce a más de la mitad.
¿Por qué tan pocas consultas lo ofrecen? Un microscopio quirúrgico dental de alta gama cuesta entre 50.000 y 100.000 EUR. Además se requiere una formación intensiva: el manejo bajo microscopio exige diferentes movimientos y una curva de aprendizaje específica. Muchas consultas evitan esta inversión. En nuestra consulta, el microscopio está integrado en cada tratamiento de conductos —la Dra. Corinna Koderer se ha especializado en esta técnica a lo largo de varios años de formación curricular (Penn Tec2, Diemer Lege artis).
Proceso del tratamiento de conductos en 7 pasos
Un tratamiento de conductos en nuestra consulta sigue un protocolo estructurado y basado en la evidencia. La mayoría de los tratamientos duran una o dos sesiones de 60–90 minutos. Los casos complejos (infección grave, muchos conductos, revisiones) pueden requerir dos o tres sesiones.

1. Diagnóstico CBCT — Planificación tridimensional
Antes del tratamiento, realizamos si es necesario una radiografía tridimensional (CBCT). A diferencia de la radiografía convencional, el CBCT muestra la anatomía exacta de los conductos, el número y trayectoria de los mismos, las lesiones periapicales y posibles fracturas en los tres planos del espacio. Esta información es decisiva para la planificación del tratamiento —especialmente en molares con anatomía compleja, revisiones o particularidades anatómicas. Para casos estándar, suele ser suficiente una radiografía 2D de alta calidad.
2. Anestesia — Completamente sin dolor
Utilizamos las técnicas anestésicas más modernas para que no sienta nada durante todo el tratamiento. En molares mandibulares —los dientes más difíciles para la anestesia troncular clásica— empleamos si es necesario la anestesia intraligamentaria (AIL), que actúa directamente en el ligamento periodontal y garantiza una anestesia fiable incluso en presencia de inflamación aguda. Solo notará una ligera presión.
3. Aislamiento con dique de goma — El estándar de oro de la endodoncia
El dique de goma es una lámina fina de goma que aísla el diente tratado del resto de la cavidad bucal. Cumple tres funciones decisivas: crea un campo operatorio estéril, evita la contaminación de los conductos limpios con bacterias salivales y le protege a usted como paciente —sin tragar accidentalmente líquidos de irrigación ni instrumentos. La ESE (Sociedad Europea de Endodoncia) declara el uso del dique de goma como estándar imprescindible. En nuestra consulta es obligatorio.
4. Preparación del conducto — Limas NiTi mecanizadas
Bajo el microscopio quirúrgico, todos los conductos se preparan con limas mecanizadas de níquel-titanio (NiTi). Las limas NiTi son flexibles, siguen el trayecto natural del conducto sin artefactos de rectificación y son significativamente más seguras en uso de un solo uso que los instrumentos de acero reutilizados. El sistema mecanizado de control de torque minimiza el riesgo de fractura a menos del 1 %. Todos los conductos se conforman con una conicidad uniforme que optimiza la posterior desinfección y obturación.
5. Desinfección — Irrigación activada por ultrasonidos
La preparación mecánica por sí sola no es suficiente —las paredes del conducto están atravesadas por una compleja red de conductos laterales a los que no llega ningún instrumento. Por ello irrigamos con hipoclorito de sodio (NaOCl) y EDTA bajo activación ultrasónica. Las ondas de cavitación generadas por los ultrasonidos transportan la solución irrigante también a las ramificaciones más finas y aumentan considerablemente el efecto desinfectante. En dientes fuertemente infectados, se emplea una medicación intraconducto (hidróxido de calcio) durante varias semanas antes de realizar la obturación definitiva.
6. Obturación — Relleno termoplástico del conducto
Los conductos limpiados y desinfectados se sellan tridimensionalmente con la técnica de obturación termoplástica (en caliente). La gutapercha (un material natural biocompatible) se calienta y se condensa en los conductos —de este modo se rellenan completamente también los conductos laterales e irregularidades. Esto se complementa con un sellador biocompatible (p. ej., a base de silicato cálcico). El sellado hermético evita una nueva colonización bacteriana y es decisivo para la longevidad del tratamiento.
7. Restauración — Reconstrucción adhesiva y corona
Tras la obturación, el diente debe restaurarse definitivamente lo antes posible. Colocamos una reconstrucción adhesiva (reconstrucción de composite) que protege la estructura dental y sirve de soporte para la corona o el empaste. En dientes posteriores, en la mayoría de los casos es conveniente una corona cerámica: protege el diente tratado de las fracturas longitudinales, que representan un riesgo elevado en dientes tratados endodónticamente sin una protección cuspídea adecuada. En dientes anteriores, suele ser suficiente un empaste de composite de alta calidad. El plan de restauración exacto lo acordaremos con usted antes del tratamiento.
Mantenimiento de la vitalidad pulpar — Salvar dientes sin tratamiento de conductos
No todo nervio expuesto o inflamado requiere inmediatamente un tratamiento de conductos completo. Si la pulpa aún está viva y la inflamación se limita a una zona reducida, los procedimientos conservadores pueden mantener la vitalidad del diente —totalmente sin tratamiento de conductos.
Recubrimiento pulpar directo: En una pequeña exposición pulpar limpia (generalmente por caries o traumatismo), el tejido pulpar vivo se recubre directamente con un material bioactivo (MTA — Mineral Trioxide Aggregate o Biodentine). Estos materiales de silicato cálcico favorecen la formación de un puente dentinario y permiten que la pulpa sane. Requisito previo: sin signos de pulpitis irreversible, sin formación de absceso.
Recubrimiento pulpar indirecto: En caries profunda que aún no ha expuesto la pulpa, se deja conscientemente una fina capa de dentina cariada y se cubre con un material bioactivo. Esto evita la exposición pulpar y estimula simultáneamente la formación de dentina terciaria.
Pulpotomía parcial (pulpotomía de Cvek): El tejido pulpar más superficial e inflamado se elimina selectivamente bajo el microscopio; la parte más profunda de la pulpa se conserva y se sella con MTA o Biodentine. Este procedimiento es especialmente adecuado para pacientes jóvenes con raíces que aún no han completado su desarrollo y para casos de traumatismo.
¿Cuándo es demasiado tarde? Los signos de pulpitis irreversible (dolor espontáneo, respuesta dolorosa prolongada, aclaramiento periapical en la radiografía) excluyen generalmente el mantenimiento de la vitalidad —en ese caso, el tratamiento de conductos es la única alternativa a la extracción.
La Dra. Corinna Koderer ha trabajado intensamente durante su formación con los protocolos de mantenimiento de la vitalidad más recientes. Nuestro lema: «No todo nervio expuesto necesita un tratamiento de conductos» —siempre evaluamos primero la opción más conservadora.
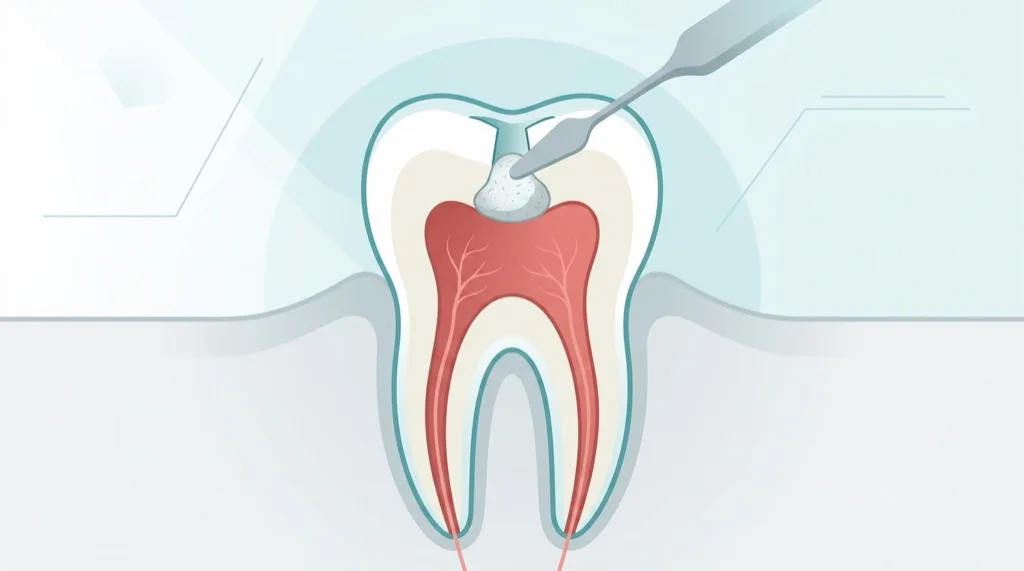
Revisión — Cuando falla un tratamiento de conductos antiguo
Un tratamiento de conductos realizado anteriormente se considera fracasado cuando se constatan síntomas persistentes (dolor, hinchazón, fístula) o una lesión periapical persistente o de nueva aparición en la radiografía. En tales casos, una revisión endodóntica —la nueva preparación y obturación de los conductos— suele ser la única manera de conservar el diente a largo plazo.
¿Por qué fracasan los tratamientos de conductos? Las causas más frecuentes son:
- Conductos omitidos o tratados de forma incompleta —especialmente el conducto MB2 en molares superiores
- Limpieza y desinfección insuficientes —bacterias residuales en el sistema de conductos
- Obturación no hermética —gutapercha que se ha contraído o que no rellena completamente el conducto
- Restauración coronal no hermética —las bacterias penetran a través de empastes o coronas mal ajustados
- Nueva caries o fisuras —una infección secundaria del sistema de conductos
El proceso de revisión: Bajo el microscopio quirúrgico se elimina completamente la obturación antigua (generalmente gutapercha y sellador), se localizan de nuevo todos los conductos, se limpian a fondo y se obturan de nuevo con técnica moderna. Con frecuencia, durante la revisión se encuentran conductos que pasaron inadvertidos la primera vez.
Tasa de éxito de la revisión: Con técnica microscópica, la tasa de éxito es del 80–85 % —algo menor que en el tratamiento primario, ya que el sistema de conductos ya ha sido modificado mecánicamente. No obstante, la revisión es en la mayoría de los casos preferible a la extracción y al implante.
¿Cuándo no tiene sentido la revisión? En caso de fractura radicular vertical demostrada, pérdida ósea extrema u obstáculos anatómicos irresolubles, la apicectomía (cirugía periapical) o la extracción pueden ser la mejor opción —lo discutiremos abiertamente con usted.
Apicectomía (cirugía periapical) — La última oportunidad para el diente
La apicectomía es una intervención microquirúrgica en la que la sección inferior de la raíz dentaria (el ápice radicular) se elimina quirúrgicamente y el conducto se sella desde abajo (retrógradamente). Se considera cuando una revisión convencional no es posible o no tiene perspectivas de éxito.
Indicaciones típicas:
- Lesión periapical persistente a pesar de un tratamiento endodóntico adecuado
- Obstáculos anatómicos en el conducto (p. ej., instrumento fracturado, calcificaciones intensas) que impiden la revisión ortrógrada
- Presencia de un perno intrarradicular o una restauración protética valiosa que no se debe eliminar
- Absceso apical persistente en un diente por lo demás bien restaurado
El procedimiento: Bajo anestesia local, se retrae la encía, se abre el hueso sobre el ápice radicular y se elimina el ápice bajo visión microscópica. El conducto se limpia desde el ápice y se sella retrógradamente con MTA (Mineral Trioxide Aggregate) —el estándar de oro actual para el sellado apical. La herida se sutura y cura generalmente en siete a diez días. Control radiográfico a los seis y doce meses.
Tasa de éxito: La apicectomía microquirúrgica con obturación de MTA alcanza tasas de éxito del 85–95 % —con la indicación correcta, una opción fiable para la conservación del diente.
Tratamiento de conductos sin dolor — Sin miedo al dentista
La pregunta que más nos hacen los pacientes es: «¿Duele un tratamiento de conductos?» La respuesta es clara: No —con anestesia moderna y técnica cuidadosa, durante el tratamiento no sentirá nada más que una leve presión ocasional.
La mala reputación del tratamiento de conductos es de origen histórico. Los relatos de hace décadas provienen de una época en que los anestésicos eran menos eficaces y los microscopios no tenían cabida en las consultas dentales. El miedo es hoy peor que el tratamiento —eso es lo que escuchamos regularmente de pacientes que finalmente acudieron a tratarse después de años de duda.
Técnicas anestésicas modernas que empleamos:
- Anestesia troncular clásica —probada y eficaz para la gran mayoría de los casos
- Anestesia intraligamentaria (AIL) —especialmente en molares mandibulares, donde la anestesia troncular convencional a veces no es suficiente. El anestésico se inyecta directamente en el ligamento periodontal y actúa de forma rápida y fiable —incluso en presencia de inflamación aguda
- Anestesia intraósea —en casos raros de resistencia, inyección directa en el hueso para máxima seguridad
¿Qué siente durante el tratamiento? Tras la anestesia, no sentirá ningún dolor —a lo sumo una leve presión durante el trabajo en el diente. El dique de goma y el microscopio permiten un trabajo tranquilo y preciso que carga mínimamente el diente.
Tras el tratamiento: Es normal que el diente esté ligeramente sensible a la presión durante los primeros uno a tres días. Los analgésicos de venta libre (ibuprofeno 400–600 mg) son generalmente suficientes. Dolor intenso o hinchazón que aumentan después de tres días son motivo para contactarnos de inmediato.
Opciones de sedación: Para pacientes con fobia dental intensa, ofrecemos previa consulta una sedación oral. Así puede vivir el tratamiento en un estado relajado y somnoliento, sin necesidad de anestesia general.
Si sufre de miedo al dentista, le recomendamos también nuestra página para pacientes con ansiedad —allí encontrará cómo abordamos el miedo al dentista y qué podemos hacer juntos para que cada visita sea más agradable.
Nuestra tecnología para las máximas tasas de éxito
En nuestra consulta en Múnich-Oberföhring utilizamos exclusivamente equipos y procedimientos cuya superioridad está respaldada por la evidencia científica actual. A continuación, un resumen de nuestro equipamiento endodóntico:
| Tecnología | Especificación | Ventaja clínica |
|---|---|---|
| Microscopio quirúrgico | Aumento 25x, iluminación coaxial | Visibilidad de conductos ocultos, fisuras, calcificaciones; +15–25 % de tasa de éxito |
| CBCT (radiografía 3D) | Resolución submilimétrica, mínima radiación | Anatomía completa de conductos, lesiones periapicales, diagnóstico de fracturas |
| Sistema de limas NiTi | Mecanizado, rotatorio, uso único | Flexible, adaptado al conducto, sin riesgo de fractura por uso único |
| Medición electrónica de longitud (localizador apical) | Endometría digital, 3.ª generación | Longitud de trabajo exacta sin radiografías adicionales |
| Irrigación activada por ultrasonidos | Activación ultrasónica pasiva (PUI) | Desinfección también en conductos laterales y conexiones istmicas |
| Obturación termoplástica | Condensación vertical en caliente | Sellado 3D de todas las ramificaciones del conducto, más hermético que la técnica en frío |
Esta combinación corresponde a las recomendaciones actuales de la ESE (Sociedad Europea de Endodoncia) y la DGZ (Sociedad Alemana de Odontología Conservadora) para una endodoncia de alta calidad.

Tasas de éxito y evidencia científica
La endodoncia es una de las disciplinas de la odontología más ampliamente investigadas. Todos los datos sobre tasas de éxito se basan en estudios clínicos publicados y en las directrices de la ESE (Sociedad Europea de Endodoncia).
Resumen de tasas de éxito:
- Tratamiento primario con microscopio quirúrgico: 90–95 % de éxito a largo plazo (≥4 años)
- Tratamiento primario sin magnificación: aprox. 70 % de éxito a largo plazo
- Revisión con microscopio quirúrgico: 80–85 % de éxito a largo plazo
- Apicectomía microquirúrgica con MTA: 85–95 % de éxito a largo plazo
- Conservación a largo plazo del diente: 10–20+ años con restauración adecuada y controles regulares
Definición de «éxito»: Clínicamente, un tratamiento se considera exitoso cuando después de al menos cuatro años no hay síntomas, la lesión periapical ha curado radiológicamente y el diente cumple su función.
Los estudios muestran que la restauración coronal —es decir, el empaste o la corona tras el tratamiento de conductos— es tan decisiva para el pronóstico a largo plazo como la calidad del propio tratamiento endodóntico. Un sellado coronal no hermético puede recontaminar el sistema de conductos y anular incluso la mejor obturación radicular. Por ello insistimos en una restauración definitiva oportuna tras el tratamiento de conductos.
Costes del tratamiento de conductos
Los costes de un tratamiento de conductos dependen de las técnicas empleadas y de la complejidad del diente. Básicamente se distingue entre la prestación básica del seguro público (BEMA) y las prestaciones privadas adicionales (GOZ) que permiten una mayor calidad de tratamiento.
| Prestación | Seguro público (BEMA) | Copago (GOZ) | ¿Por qué es recomendable? |
|---|---|---|---|
| Tratamiento básico | Prestación cubierta | 0 EUR | Atención básica sin magnificación |
| Medición electrónica de longitud | No incluido | 30–60 EUR | Longitud exacta del conducto, menos radiografías |
| Microscopio quirúrgico | No incluido | 200–400 EUR | Aumento 25x, +15–25 % de tasa de éxito |
| Preparación mecanizada con NiTi | No incluido | 80–150 EUR | Más conservador, limpieza más completa |
| Irrigación activada por ultrasonidos | No incluido | 40–80 EUR | Mejor desinfección de conductos laterales |
| Obturación termoplástica | No incluido | 60–120 EUR | Obturación más hermética que la técnica en frío |
| CBCT (radiografía 3D) | No incluido | 80–200 EUR | Anatomía compleja, revisiones |
Copago total típico: Para un tratamiento primario con protocolo moderno completo (microscopio, NiTi, ultrasonidos, obturación termoplástica), los pacientes del seguro público pueden contar con un copago de aprox. 150–600 EUR por diente —según el número de conductos y la complejidad. Una revisión cuesta como copago típicamente 400–900 EUR, una apicectomía microquirúrgica 300–600 EUR.
A modo de comparación: Un implante con pilar y corona cuesta 2.000–4.000 EUR —en la mayoría de los casos sin reembolso del seguro público y con una intervención quirúrgica. El copago por un tratamiento de conductos moderno es, por tanto, una inversión muy rentable en la conservación del diente.
Le elaboramos antes del inicio del tratamiento un plan de tratamiento y costes transparente, para que sepa exactamente a qué atenerse. Sin costes ocultos.
Seguimiento y longevidad
Un tratamiento de conductos bien realizado no es un punto final —es el inicio de un nuevo ciclo de vida del diente. Con el cuidado posterior adecuado y una restauración oportuna, un diente tratado endodónticamente puede permanecer en la boca muchas décadas sin molestias.
Inmediatamente después del tratamiento (primeros 1–3 días): El diente puede estar ligeramente sensible a la presión —es un estado normal de irritación del tejido periapical. Los analgésicos de venta libre (ibuprofeno 400–600 mg, 3 veces al día según necesidad) son habitualmente completamente suficientes. Mastique si es posible en el lado contrario hasta que se coloque la restauración definitiva.
¿Cuándo debe contactarnos? Si el dolor o la hinchazón aumentan en lugar de remitir tras tres días, si aparece una hinchazón visible o si desarrolla fiebre —por favor, póngase en contacto inmediatamente en el 089 95760618.
Restauración definitiva — lo antes posible: El paso más importante tras el tratamiento de conductos es la restauración definitiva oportuna. Recomendamos una reconstrucción adhesiva de composite en un plazo de 2–4 semanas. En dientes posteriores, en la mayoría de los casos es conveniente una corona de cerámica integral, ya que los dientes devitales son más frágiles y presentan un mayor riesgo de fractura sin protección cuspídea. En dientes anteriores, suele ser suficiente un empaste de composite de alta calidad o una carilla.
Controles radiográficos: Seis meses después del tratamiento realizamos una radiografía de control para evaluar la curación de la lesión periapical. Con un resultado sin anomalías, posteriormente es suficiente un control radiográfico anual en el marco de la revisión rutinaria.
Longevidad: Con una restauración completamente hermética y profilaxis regular, los dientes tratados endodónticamente duran en la mayoría de los casos 10–20+ años —frecuentemente toda la vida.
Sus especialistas en endodoncia
En nuestra consulta en Múnich-Oberföhring se beneficia de una constelación singular: Dos especialistas bajo un mismo techo, que se complementan mutuamente y cubren conjuntamente el espectro completo de la endodoncia moderna —desde el mantenimiento de la vitalidad, pasando por el tratamiento primario y la revisión, hasta la apicectomía quirúrgica y, si fuera necesario, la implantología.
Dra. Corinna Koderer — Especialista en endodoncia
La Dra. Koderer es nuestra especialista en endodoncia microscópica. Su formación abarca los currículos endodónticos más exigentes del ámbito germanohablante:
- Tec2 Next-Level-Endo Curriculum, University of Pennsylvania (2025+)
- Tec2 Endodontie Curriculum, University of Pennsylvania (2025)
- Lege artis Endodontie bei Dr. Josef Diemer (2023)
- Promotion magna cum laude, MKG Chirurgie, Universität Würzburg (2022)
- Staatsexamen Note 1, Julius-Maximilians-Universität Würzburg (2019)
«Cada diente merece una oportunidad. Con el microscopio y la tecnología moderna, hoy podemos conservar dientes que antes se consideraban sin esperanza.»
Dra. Christina Dickel — Directora de la consulta
La Dra. Dickel aporta más de 13 años de experiencia clínica y un amplio abanico de cualificaciones adicionales:
- Curriculum Implantologie, Deutsche Gesellschaft für Implantologie DGI (2014)
- Curriculum Ästhetische Zahnheilkunde, DGÄZ (2015)
- Curriculum Parodontologie, DG PARO (2016)
- Staatsexamen Zahnmedizin, Heinrich-Heine-Universität Düsseldorf (2012)
Como directora de la consulta, la Dra. Dickel coordina el tratamiento global —desde el primer contacto, pasando por la endodoncia, hasta la restauración protética. Si un diente no puede conservarse a pesar de todos los esfuerzos, puede derivar directamente hacia la implantología —todo desde un mismo lugar, sin necesidad de cambiar de consulta.
Temas transversales importantes que tratamos conjuntamente con usted:
- Periodoncia —las lesiones endo-periodontales requieren un tratamiento coordinado de ambas estructuras
- Tratamiento de caries —la caries profunda es la causa más frecuente de pulpitis
- Pacientes con ansiedad —tomamos en serio su miedo y encontramos juntos un camino

Kosten im Überblick
| Leistung | Preisrahmen | Hinweis |
|---|---|---|
| Grundbehandlung (BEMA) | Kassenleistung | Atención básica sin magnificación ni preparación mecanizada |
| Elektrische Längenmessung | 30 - 60 EUR | Determinación exacta de la longitud del conducto, menos radiografías necesarias |
| OP-Mikroskop | 200 - 400 EUR | Aumento 25x para máxima precisión y tasa de éxito |
| Maschinelle NiTi-Aufbereitung | 80 - 150 EUR | Limas de uso único flexibles para una limpieza del conducto conservadora y completa |
| Ultraschallaktivierte Spülung | 40 - 80 EUR | Desinfección más eficaz también en conductos laterales |
| Thermoplastische Obturation | 60 - 120 EUR | Técnica de obturación en caliente para un sellado hermético tridimensional |
| DVT (3D-Röntgen) | 80 - 200 EUR | Representación tridimensional en anatomía compleja o revisiones |
| Primärbehandlung gesamt (Zuzahlung) | 150 - 600 EUR | Copago total típico por diente para endodoncia moderna |
| Revision (Zuzahlung) | 400 - 900 EUR | Retratamiento en caso de atención primaria insuficiente |
| WSR mikrochirurgisch (Zuzahlung) | 300 - 600 EUR | Apicectomía microquirúrgica con sellado de MTA |
Grundbehandlung (BEMA)
Kassenleistung
Atención básica sin magnificación ni preparación mecanizada
Elektrische Längenmessung
30 - 60 EUR
Determinación exacta de la longitud del conducto, menos radiografías necesarias
OP-Mikroskop
200 - 400 EUR
Aumento 25x para máxima precisión y tasa de éxito
Maschinelle NiTi-Aufbereitung
80 - 150 EUR
Limas de uso único flexibles para una limpieza del conducto conservadora y completa
Ultraschallaktivierte Spülung
40 - 80 EUR
Desinfección más eficaz también en conductos laterales
Thermoplastische Obturation
60 - 120 EUR
Técnica de obturación en caliente para un sellado hermético tridimensional
DVT (3D-Röntgen)
80 - 200 EUR
Representación tridimensional en anatomía compleja o revisiones
Primärbehandlung gesamt (Zuzahlung)
150 - 600 EUR
Copago total típico por diente para endodoncia moderna
Revision (Zuzahlung)
400 - 900 EUR
Retratamiento en caso de atención primaria insuficiente
WSR mikrochirurgisch (Zuzahlung)
300 - 600 EUR
Apicectomía microquirúrgica con sellado de MTA
Los seguros privados de salud y los seguros dentales complementarios cubren generalmente los costes completos de la endodoncia moderna. Los pacientes del seguro público reciben antes del inicio del tratamiento un plan de costes detallado.
Pago a plazos posible según acuerdo individual. Consúltenos.
Risiken und Sicherheit
El tratamiento de conductos es un procedimiento seguro y contrastado. Como en cualquier intervención médica, existen riesgos que minimizamos mediante tecnología moderna y experiencia.
Fractura de instrumento (lima rota)
Poco frecuente (<1 % con NiTi)
Limas NiTi de uso único, control mecánico de torque, microscopio para la recuperación
Perforación (perforación de la raíz)
Muy poco frecuente
Visión con microscopio, planificación con CBCT, reparación con MTA si es necesario
Infección persistente
5–10 % (con microscopio <5 %)
Irrigación ultrasónica, medicación intraconducto, revisión si es necesario
Dolor postoperatorio
Frecuente (1–3 días, leve)
Medicación OTC, remite espontáneamente
Fractura dental (a largo plazo)
Posible sin corona
Restauración definitiva oportuna, corona en dientes posteriores
Decoloración del diente
Ocasional
Blanqueamiento interno posible, corona o carilla
Nuestra combinación de microscopio quirúrgico, CBCT, limas NiTi de uso único e irrigación activada por ultrasonidos reduce cada uno de estos riesgos al mínimo. La tasa de éxito es del 90–95 %.
Qualifikationen und Zertifikate
2025+
Tec2 Next-Level-Endo Curriculum
University of Pennsylvania
2025
Tec2 Endodontie Curriculum
University of Pennsylvania
2024
Curriculum Implantologie
Deutsche Gesellschaft für Implantologie (DGI)
2023
Lege artis Endodontie
Dr. Josef Diemer
2022
Promotion (Dr. med. dent.) magna cum laude
MKG Chirurgie, Universität Würzburg
2019
Staatsexamen Zahnmedizin (Note 1)
Julius-Maximilians-Universität Würzburg
—
2012–heute
Über 13 Jahre klinische Erfahrung
2016
Curriculum Parodontologie
DG PARO
2015
Curriculum Ästhetische Zahnheilkunde
DGÄZ
2014
Curriculum Implantologie
Deutsche Gesellschaft für Implantologie (DGI)
2012
Staatsexamen Zahnmedizin
Heinrich-Heine-Universität Düsseldorf
Häufige Fragen
¿Listo para dar el primer paso?
Reserve una cita para una consulta personal en nuestra clínica en Múnich Oberföhring.

