Inhaltsverzeichnis
¿Qué es la periodontitis?
La periodontitis es una enfermedad infecciosa crónico-inflamatoria del aparato de soporte dental, desencadenada por biofilms bacterianos (placa) por debajo del margen gingival. El término se asocia con frecuencia en el lenguaje coloquial a "sangrado de encías", pero esto resulta insuficiente para describir la enfermedad. La periodontitis destruye sistemáticamente todo el lecho dentario: las encías, el ligamento periodontal, el hueso alveolar y las fibras que anclan el diente en el hueso.
Las cifras hablan por sí solas: la periodontitis es la causa más frecuente de pérdida dental en adultos — incluso por delante de la caries. Más del 50 % de todos los adultos mayores de 40 años padecen en Alemania una periodontitis que requiere tratamiento, y muchos ni siquiera lo saben. La enfermedad cursa durante mucho tiempo de forma asintomática y progresiva, hasta que se amenaza la pérdida de los dientes.
Es fundamental distinguir entre gingivitis y periodontitis: la gingivitis (inflamación de las encías) afecta exclusivamente al tejido gingival y es completamente reversible con un tratamiento sistemático y una mejora de la higiene bucal. Sin embargo, en cuanto la inflamación se extiende al hueso alveolar y se produce pérdida ósea, hablamos de periodontitis — un estado que, si bien es tratable y controlable, no puede revertirse por completo.
Lo traicionero es que la mayoría de los pacientes no advierten la enfermedad hasta un estadio avanzado, porque el dolor tarda mucho en aparecer. Por eso los controles preventivos regulares son imprescindibles. En nuestra consulta dental en Múnich-Oberföhring realizamos en cada revisión un Índice de Detección Periodontal (PSI) — el método más sencillo y rápido para detectar la periodontitis a tiempo.
Si sospecha que podría estar afectado, no lo dude: llámenos al 089 95760618 o concierte una cita en línea. La detección precoz es el arma más eficaz contra la periodontitis.
¿Tiene periodontitis? — La autocomprobación
La periodontitis se desarrolla de forma gradual — pero existen señales de alarma que usted mismo puede reconocer. La siguiente autocomprobación le ayuda a valorar si debería concertar una cita con el dentista. Tenga en cuenta: esta comprobación no sustituye a una exploración odontológica. Solo un sondaje de bolsas periodontales y una radiografía pueden diagnosticar la periodontitis con certeza.
Compruebe cuáles de los siguientes síntomas se aplican a su caso:
- Sangrado de encías al cepillarse o al comer — Las encías sanas no sangran. Incluso el sangrado ocasional no es un "estado normal", sino una señal de alarma de inflamación.
- Encías enrojecidas e inflamadas — Las encías sanas son de color rosa salmón y están bien adheridas. El enrojecimiento y la hinchazón indican una inflamación activa.
- Recesión gingival — sus dientes parecen más largos que antes — Cuando quedan expuestos los cuellos dentales, es señal de que las encías se están retrayendo. Esto puede indicar periodontitis o un cepillado demasiado agresivo.
- Mal aliento persistente (halitosis) — Las bacterias en las bolsas periodontales profundas producen compuestos sulfurados responsables del mal aliento crónico. Si el mal aliento no desaparece pese a una buena higiene bucal, debe descartarse periodontitis.
- Cuellos dentales sensibles — Los cuellos dentales expuestos reaccionan con frecuencia de forma dolorosa ante alimentos y bebidas fríos, calientes o dulces. Este síntoma aparece cuando las encías se han retraído por la inflamación.
- Dientes móviles o migración dental — Si los dientes parecen moverse o han cambiado de posición, el aparato de soporte periodontal ya está considerablemente dañado. Es una señal de alarma urgente.
- Formación de pus entre el diente y la encía — La presencia de pus visible o un sabor desagradable en la boca (especialmente por la mañana) puede indicar un absceso periodontal — un hallazgo agudo que requiere tratamiento inmediato.
- Cambio en la mordida — los dientes ya no encajan bien — Si su mordida ha cambiado o las prótesis (puentes, coronas) encajan de forma diferente, la migración dental causada por la periodontitis puede ser la causa.
Su evaluación:
1–2 síntomas: Posiblemente gingivitis o periodontitis incipiente. Se recomienda un control odontológico.
3 o más síntomas: La probabilidad de una periodontitis que requiere tratamiento es alta. Concierte una cita a la mayor brevedad en el 089 95760618. Cuanto antes tratemos, mejor es su pronóstico y más sustancia dental se conserva.
En nuestra consulta en Múnich-Oberföhring realizamos un diagnóstico periodontal completo: sondaje de bolsas en los 6 puntos de medición por diente, radiografía digital, índices de sangrado y evaluación de la flora oral. Esta exploración constituye la base de un plan de tratamiento individualizado.
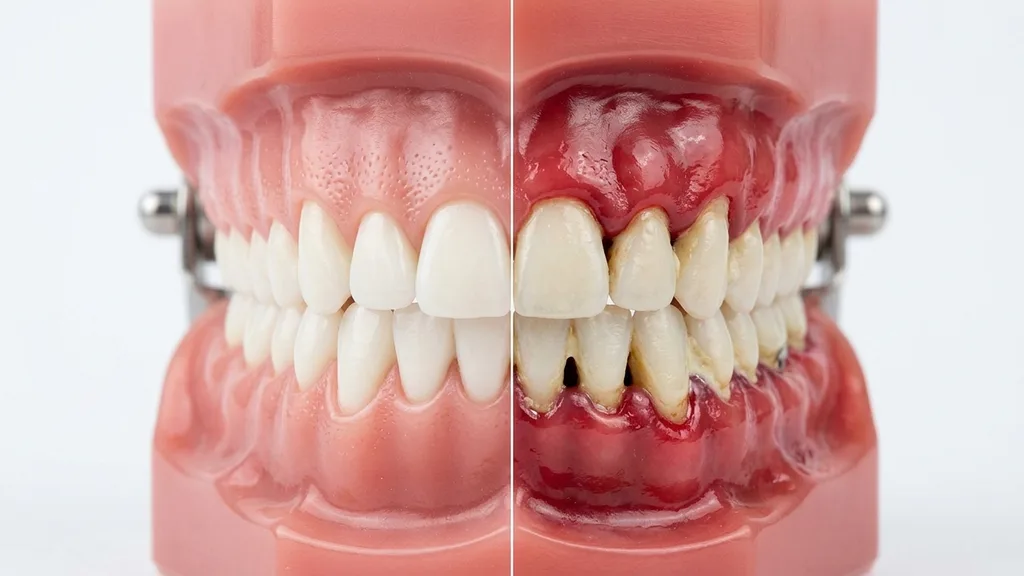
Estadios de la periodontitis
La periodontitis no es una enfermedad uniforme — avanza en distintos grados de severidad, desde la inflamación reversible hasta la pérdida ósea grave. Comprender los estadios le ayuda a valorar la urgencia del tratamiento. La regla fundamental es: cuanto antes se detecta, mejor es el pronóstico.
Estadio 0: Gingivitis — La fase previa
La gingivitis es una inflamación de las encías que aún no ha causado pérdida ósea ni de tejido. Las encías están enrojecidas, inflamadas y sangran al cepillarse. Las bolsas periodontales no están profundizadas (≤3 mm). Lo fundamental: la gingivitis es completamente reversible. Una limpieza dental profesional combinada con una higiene bucal domiciliaria sistemática es suficiente para curar la inflamación por completo. Este estadio debe entenderse como una llamada de atención — quien actúa ahora previene la periodontitis.
Estadio I: Periodontitis leve
En el primer estadio de la periodontitis, la inflamación se extiende a las estructuras más profundas. Se aprecia una pérdida ósea inicial, las bolsas periodontales se profundizan hasta 3–4 mm. Con frecuencia este estadio es casi indoloro — los pacientes notan como mucho sangrado gingival ocasional. La radiografía muestra los primeros signos de reabsorción ósea en las raíces. Con un tratamiento antiinfeccioso sistemático (raspado y alisado radicular cerrado) la enfermedad puede controlarse muy bien en este estadio y el pronóstico es excelente.
Estadio II: Periodontitis moderada
En la periodontitis moderada, la pérdida ósea ha alcanzado una extensión moderada. Las bolsas periodontales se profundizan hasta 4–5 mm, las encías se retraen y los cuellos dentales quedan visibles. Los pacientes notan ahora más claramente el mal aliento, los cuellos dentales sensibles y posiblemente las primeras movilidades dentales. El tratamiento es más complejo — a menudo se requieren varias sesiones para el raspado subgingival. En este estadio es especialmente importante una terapia periodontal de soporte (TPS) regular tras el tratamiento para prevenir la recidiva.
Estadio III/IV: Periodontitis grave
En el estadio grave, la pérdida ósea está muy avanzada. Las bolsas periodontales de 6 mm o más son típicas, los dientes presentan movilidad considerable, se producen migraciones dentales y cambios en la mordida. Sin tratamiento se amenaza la pérdida dental. En este estadio, el tratamiento cerrado por sí solo a menudo no es suficiente — pueden ser necesarias intervenciones quirúrgicas (colgajo de acceso) o procedimientos regenerativos. Para pacientes con pérdida ósea grave ofrecemos también regeneración ósea con biomateriales de última generación, para restaurar las estructuras perdidas y sentar las bases para implantes.
La conclusión más importante: cualquier estadio es tratable — pero actuar pronto evita intervenciones complejas y costosas. Si reconoce en usted alguno de los estadios descritos, concierte hoy mismo una cita en el 089 95760618.
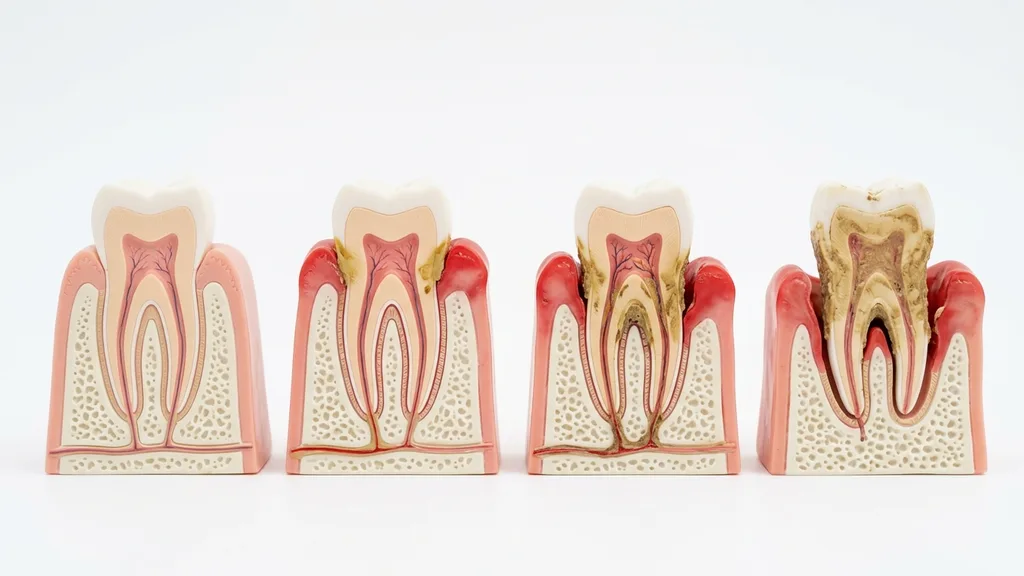
Causas y factores de riesgo
La causa primaria de la periodontitis es el biofilm bacteriano (placa) por debajo del margen gingival. En las bolsas periodontales profundas pueden establecerse bacterias anaerobias (que evitan el oxígeno), las cuales producen enzimas agresivas y toxinas que desencadenan una respuesta inmunológica exacerbada del organismo — y es precisamente esta reacción inmune la que acaba destruyendo el hueso. Sin embargo, la presencia bacteriana por sí sola no basta para provocar una periodontitis grave: los factores de riesgo individuales determinan en gran medida quién enferma y con qué rapidez progresa la enfermedad.
Los factores de riesgo más importantes:
- Tabaquismo — factor de riesgo número 1: Los fumadores tienen un riesgo hasta 6 veces mayor de periodontitis. La nicotina reduce la circulación sanguínea en las encías, atenúa la respuesta inmune y enmascara síntomas como el sangrado gingival — por lo que los fumadores suelen detectar la enfermedad aún más tarde. Dejar de fumar es la medida individual más eficaz para mejorar el pronóstico de la periodontitis.
- Diabetes mellitus: La relación entre diabetes y periodontitis es bidireccional: un nivel de glucosa mal controlado fomenta la inflamación y agrava la periodontitis; al mismo tiempo, la periodontitis empeora el control glucémico. Los diabéticos deben prestar especial atención a su salud bucal y acudir a controles más frecuentes.
- Predisposición genética: Los estudios demuestran que los factores genéticos explican aproximadamente el 30 % de la varianza en el riesgo de periodontitis. Si familiares directos han padecido periodontitis o han perdido dientes, el riesgo es mayor — con independencia de la higiene bucal y otros factores.
- Estrés: El estrés crónico eleva los niveles de cortisol y actúa como inmunosupresor. El sistema inmunitario puede combatir con menos eficacia las bacterias periodontopáticas y la inflamación avanza más rápidamente.
- Cambios hormonales: El embarazo, la menopausia y los anticonceptivos hormonales pueden sensibilizar las encías. La gingivitis del embarazo afecta a muchas mujeres y puede evolucionar a periodontitis.
- Medicamentos: Muchos fármacos (antihipertensivos, antiepilépticos, inmunosupresores, antihistamínicos, antidepresivos) causan sequedad bucal o hiperplasia gingival que favorecen la periodontitis.
- Higiene bucal deficiente: Un cepillado insuficiente y la ausencia de limpieza interdental conducen a la acumulación de placa — la causa directa de la inflamación gingival y la periodontitis.
Relaciones sistémicas — por qué la periodontitis afecta a todo el organismo:
La periodontitis no es únicamente un "problema dental". Las inflamaciones periodontales crónicas liberan mediadores inflamatorios que actúan de forma sistémica. Científicamente demostradas están las relaciones con:
- Enfermedades cardiovasculares: la periodontitis aumenta el riesgo de infarto de miocardio y accidente cerebrovascular
- Complicaciones diabéticas: empeoramiento del control glucémico
- Enfermedades respiratorias: las bacterias periodontales pueden ser aspiradas a los pulmones
- Complicaciones del embarazo: mayor riesgo de parto prematuro y bajo peso al nacer
- Artritis reumatoide: relación bidireccional con vías inflamatorias comunes
Estas relaciones sistémicas subrayan por qué un tratamiento periodontal sistemático no solo protege sus dientes, sino su salud en general.
Tratamiento — Desde el diagnóstico hasta el seguimiento
El tratamiento de la periodontitis sigue un plan escalonado claro y con base científica. El objetivo: detener la inflamación, eliminar la carga bacteriana, estabilizar el aparato de soporte periodontal y prevenir la recidiva mediante un seguimiento de por vida. En nuestra consulta en Múnich-Oberföhring trabajamos según las directrices actuales de la Sociedad Alemana de Periodontología (DGParo) y de la Federación Europea de Periodontología (EFP).
-
Exploración periodontal — El diagnóstico
Todo comienza con un diagnóstico exhaustivo. El Índice de Detección Periodontal (PSI) ofrece una primera visión general. En el marco de la exploración periodontal detallada medimos en 6 puntos de sondaje por diente las profundidades de las bolsas, registramos el sangrado al sondaje (BOP), los grados de movilidad dental y las afectaciones de furcas. Además, realizamos una radiografía digital para evaluar la reabsorción ósea. Esta exploración constituye la base para el diagnóstico, la planificación terapéutica y el control evolutivo posterior.
-
Tratamiento previo — Reducción de la inflamación e instrucción de higiene bucal
Antes del tratamiento periodontal propiamente dicho, realizamos una limpieza dental profesional (LDP) y eliminamos los depósitos de sarro supra e infragingivales. Igualmente importante: le instruimos en la higiene bucal domiciliaria óptima — técnica de cepillado, elección de los cepillos interdentales adecuados y uso de medios auxiliares complementarios. Una higiene bucal optimizada es requisito indispensable para el éxito de cualquier terapia periodontal.
-
Terapia periodontal cerrada (TIA) — El núcleo del tratamiento
La terapia antiinfecciosa (TIA), conocida también como raspado y alisado radicular subgingival, es el elemento central del tratamiento. Bajo anestesia local, el biofilm bacteriano, el sarro y el cemento radicular infectado se eliminan de las bolsas periodontales con instrumentos de ultrasonido e instrumentos manuales (curetas de Gracey). El tratamiento se realiza por cuadrantes a lo largo de varias sesiones. Al alisar la superficie radicular se dificulta la recolonización bacteriana.
-
Reevaluación — Control de resultados a las 6–8 semanas
Aproximadamente 6–8 semanas después de la TIA se realiza la reevaluación: medimos de nuevo todas las profundidades de bolsas y documentamos la cicatrización. Los índices de sangrado y la reducción de bolsas muestran el éxito de la terapia. En la mayoría de los pacientes el tratamiento cerrado es suficiente para estabilizar la enfermedad.
-
Tratamiento quirúrgico si procede — Cuando el tratamiento cerrado no es suficiente
En caso de bolsas persistentes de más de 5–6 mm o anatomía dental desfavorable, puede ser necesaria una terapia quirúrgica. La cirugía de colgajo (colgajo de acceso) permite el acceso directo a las zonas radiculares y óseas más profundas. Los procedimientos regenerativos como las proteínas de la matriz del esmalte (Emdogain) o la regeneración tisular guiada (RTG) con sustitutos óseos pueden, en casos seleccionados, restaurar parcialmente el hueso y el aparato de soporte perdidos. Para más información, visite nuestra página de periodontología.
-
Terapia periodontal de soporte (TPS) — Seguimiento de por vida
La TPS no es una opción, sino una necesidad: la periodontitis es una enfermedad crónica que recidiva sin un seguimiento regular. En el marco de la TPS realizamos 2–4 veces al año una profilaxis y control individualizados — según su perfil de riesgo y el resultado terapéutico. El seguro médico obligatorio cubre la TPS durante 2 años tras la terapia periodontal sistemática.
Costes y cobertura del seguro
Desde el 1 de julio de 2021, la situación para los asegurados públicos ha mejorado de manera fundamental: con la nueva Directiva PAR, el seguro médico obligatorio (GKV) asume por primera vez la terapia periodontal sistemática como prestación estándar — un avance significativo en la atención a los pacientes con periodontitis en Alemania.
Lo que cubre el seguro público (GKV):
- Exploración periodontal (PSI): el cribado se realiza cada 2 años a partir de los 18 años como prestación cubierta
- Terapia periodontal cerrada (TIA): el raspado y alisado radicular subgingival están totalmente financiados por el seguro con un PSI documentado de 3 o superior
- Terapia periodontal de soporte (TPS): el seguimiento está cubierto por el GKV durante 2 años tras la finalización de la terapia sistemática
- Terapia quirúrgica si procede: también es prestación cubierta cuando existe indicación médica tras la reevaluación
Requisitos para la prestación del GKV: la Directiva PAR exige un código PSI documentado de 3 o superior. El diagnóstico debe estar correctamente documentado y el tratamiento debe seguir el plan escalonado prescrito. En nuestra consulta nos encargamos de toda la documentación y la tramitación para usted.
Copagos y prestaciones privadas:
- Procedimientos regenerativos (Emdogain, sustitutos óseos): estas terapias de alta calidad para la regeneración tisular se facturan como prestación privada. Los costes dependen del alcance y se recogen en su plan de tratamiento y costes individual.
- Tratamiento láser: el tratamiento láser complementario en las bolsas se factura de forma privada
- Diagnóstico ampliado: p. ej., tomografía computarizada de haz cónico (CBCT) o diagnóstico microbiológico
Seguro médico privado: los asegurados privados tienen derecho, según la tarifa, a hasta el 100 % de los costes del tratamiento, incluidos los procedimientos regenerativos y el tratamiento láser. Con mucho gusto le elaboramos un presupuesto detallado para su aseguradora.
Financiación: para las prestaciones privadas ofrecemos pago a plazos y soluciones de financiación individuales. Consúltenos — juntos encontramos una solución adaptada a sus posibilidades. Llámenos al 089 95760618 o concierte una cita de asesoramiento.
Prevención de la periodontitis
La periodontitis es en muchos casos evitable — al menos en sus formas graves. La gingivitis, la fase previa, es completamente reversible. Quien actúa a tiempo y practica una prevención sistemática puede impedir que una inflamación gingival evolucione a periodontitis. Estas medidas tienen el mayor efecto:
1. Limpieza interdental — El factor absolutamente decisivo
El cepillo de dientes solo limpia aproximadamente el 60 % de las superficies dentales. Los espacios interdentales — donde la periodontitis comienza con más frecuencia — quedan sin limpiar. Los cepillos interdentales son para la mayoría de los pacientes más eficaces que el hilo dental, porque eliminan más placa y son más fáciles de manejar. Utilice el tamaño más pequeño que aún ofrezca resistencia. Una vez al día por la tarde antes del cepillado es suficiente — pero diariamente es obligatorio.
2. Limpieza dental profesional (LDP) — Regular y sistemática
El biofilm bacteriano que no se elimina durante un tiempo prolongado se mineraliza convirtiéndose en sarro — este ya no puede eliminarse en casa. Una limpieza dental profesional (LDP) regular en nuestra consulta elimina el sarro, las manchas y los depósitos resistentes también en zonas inaccesibles en casa. El intervalo recomendado: 1–2 veces al año para pacientes sanos, con más frecuencia para pacientes con mayor riesgo o tras un tratamiento periodontal.
3. Abandono del tabaco — El mayor factor de riesgo individual
Fumar es el factor de riesgo modificable más importante para la periodontitis. Ya después de un año sin fumar el pronóstico de la periodontitis mejora considerablemente. Quien deja de fumar reduce su riesgo de periodontitis al nivel de un no fumador — una ganancia enorme para la salud bucal y la salud en general.
4. Control de la diabetes
Los pacientes con diabetes deben controlar su glucemia de forma rigurosa — no solo por su salud general, sino también para minimizar el riesgo de periodontitis. La relación bidireccional significa: un mejor control glucémico protege las encías, y unas encías sanas facilitan el control de la glucemia.
5. Reducción del estrés
El estrés crónico aumenta el nivel de inflamación en el organismo y debilita el sistema inmunitario. Las técnicas de gestión del estrés — deporte, meditación, sueño suficiente — contribuyen indirectamente a la salud bucal.
6. Controles odontológicos regulares
El Índice de Detección Periodontal (PSI) debe realizarse cada 2 años — para los pacientes del GKV a partir de los 18 años es una prestación cubierta. Así detectamos los signos tempranos de periodontitis antes de que se produzca pérdida ósea.
El mensaje más importante: la gingivitis es reversible — actúe antes de que se convierta en periodontitis. Si nota que sus encías sangran o se retraen, no lo dude y concierte una cita en el 089 95760618.

Preguntas frecuentes sobre la periodontitis
Aquí encontrará respuestas a las preguntas que nuestros pacientes nos hacen con más frecuencia. Encontrará respuestas más detalladas en la sección de preguntas frecuentes más abajo en esta página.
¿Tiene cura la periodontitis?
La periodontitis no es "curable" en el sentido clásico del término — el hueso una vez perdido solo puede regenerarse de forma limitada. Sin embargo, la enfermedad es muy bien tratable y controlable. Con una terapia sistemática y un seguimiento riguroso (TPS) la enfermedad puede estabilizarse de forma duradera. La gran mayoría de los pacientes conservan sus dientes de por vida — si el tratamiento se inicia a tiempo.
¿Duele el tratamiento de la periodontitis?
La terapia periodontal cerrada (TIA) se realiza bajo anestesia local, de modo que durante el tratamiento no siente nada. En los primeros días posteriores puede haber molestias transitorias, sangrado gingival y cuellos dentales sensibles — que habitualmente remiten en pocos días. Le asesoramos sobre el cuidado posterior y el manejo del dolor adecuados.
¿Cubre el seguro el tratamiento?
Sí — desde la Directiva PAR de 2021, el GKV cubre la terapia periodontal sistemática como prestación estándar cuando se documenta un PSI de 3 o superior. Esto incluye la exploración periodontal, la TIA y la TPS durante 2 años. Las prestaciones complementarias como los procedimientos regenerativos o el tratamiento láser son prestaciones privadas.
¿A partir de qué edad se puede tener periodontitis?
Básicamente la periodontitis puede aparecer a cualquier edad — también en personas jóvenes. Sin embargo, es más frecuente a partir de los 40 años: más del 50 % de los mayores de 40 años están afectados. Existen, no obstante, formas agresivas que aparecen ya en adolescentes y adultos jóvenes. Por ello los controles regulares son importantes para todos los grupos de edad.
¿Tiene más preguntas? Llámenos al 089 95760618 o consulte nuestra completa página de periodontología.
Kosten im Überblick
| Leistung | Preisrahmen | Hinweis |
|---|---|---|
| Exploración periodontal (PSI) | Prestación cubierta | Cribado cada 2 años desde los 18 años |
| Terapia periodontal cerrada | Prestación cubierta | GKV desde 2021 (Directiva PAR) |
| Terapia periodontal de soporte (TPS) | Prestación cubierta (2 años) | Seguimiento tras terapia sistemática |
| Terapia regenerativa/láser | Prestación privada, según el alcance |
Exploración periodontal (PSI)
Prestación cubierta
Cribado cada 2 años desde los 18 años
Terapia periodontal cerrada
Prestación cubierta
GKV desde 2021 (Directiva PAR)
Terapia periodontal de soporte (TPS)
Prestación cubierta (2 años)
Seguimiento tras terapia sistemática
Terapia regenerativa/láser
Prestación privada, según el alcance
Los seguros privados cubren, según la tarifa, hasta el 100 % de los costes del tratamiento, incluidos los procedimientos regenerativos y el tratamiento láser.
Pago a plazos y soluciones de financiación individuales disponibles para prestaciones privadas.
Risiken und Sicherheit
El tratamiento de la periodontitis es un procedimiento contrastado y seguro. Los efectos secundarios son generalmente transitorios y bien manejables.
Sensibilidad postoperatoria y sangrado gingival
Frecuente, transitorio (pocos días)
Remite espontáneamente; enjuague con clorhexidina
Exposición de cuellos dentales tras la desinflamación
Posible
Corregible estéticamente; desensibilización posible
Recidiva por seguimiento insuficiente
Evitable
Citas regulares de TPS, higiene bucal rigurosa
Mediante instrumentos de ultrasonido atraumáticos, técnicas mínimamente invasivas y un programa estructurado de TPS minimizamos las complicaciones y maximizamos el éxito del tratamiento.
Qualifikationen und Zertifikate
2012
Licenciatura en Odontología (Staatsexamen)
Universidad Heinrich-Heine de Düsseldorf
2017
Máster en Periodontología
Sociedad Alemana de Periodontología (DGParo)
2020
Formación en Terapia Periodontal Regenerativa
DGParo
2017
Miembro de la Sociedad Alemana de Periodontología (DGParo)
DGParo
Häufige Fragen
¿Listo para dar el primer paso?
Reserve una cita para una consulta personal en nuestra clínica en Múnich Oberföhring.

