Inhaltsverzeichnis
Qu'est-ce que la parodontite ?
La parodontite — souvent appelée à tort « parodontose » — est une maladie inflammatoire chronique du parodonte (l'ensemble des tissus de soutien de la dent). Elle touche non seulement la gencive, mais aussi l'os alvéolaire, le cément radiculaire et les fibres qui ancrent la dent dans l'os. Sans traitement, la parodontite entraîne la destruction progressive de ces structures et, finalement, la perte des dents.
Cette maladie est très répandue : environ 50 % des adultes de plus de 40 ans en sont atteints. La parodontite est la première cause de perte dentaire chez l'adulte — devant la carie. Son caractère insidieux : elle évolue souvent sans douleur pendant longtemps et est donc fréquemment diagnostiquée tardivement.
Dans notre cabinet dentaire à Munich-Oberföhring, nous privilégions un diagnostic précoce grâce au cone beam (CBCT) et à des méthodes de traitement modernes, afin de préserver vos dents sur le long terme.
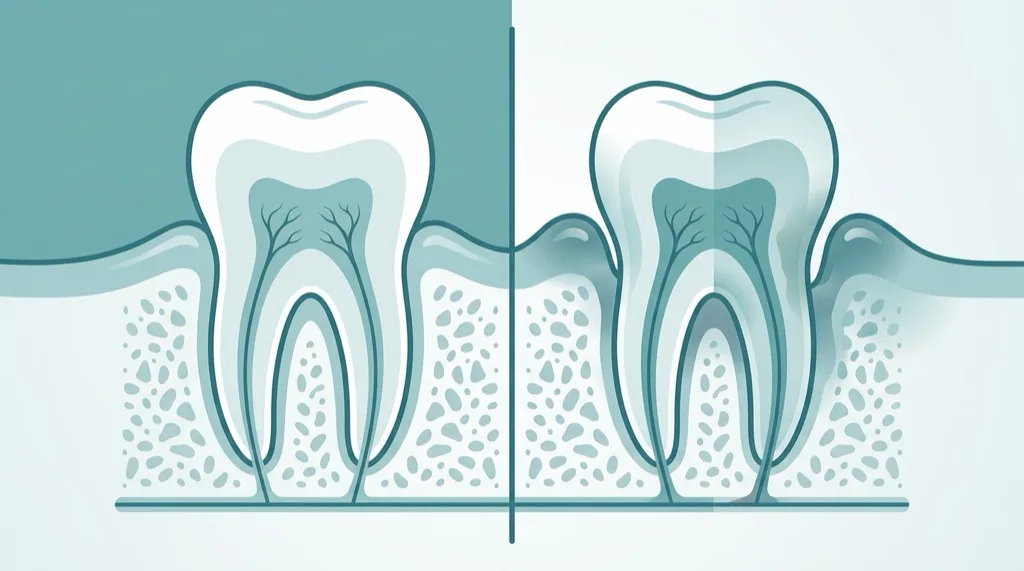
Gingivite et parodontite — quelle différence ?
La gingivite est le stade précurseur de la parodontite. Elle se limite à la gencive : celle-ci est rouge, gonflée et saigne au brossage. La bonne nouvelle : la gingivite est entièrement réversible. Un détartrage-polissage professionnel et une amélioration de l'hygiène bucco-dentaire à domicile permettent une guérison complète de l'inflammation.
Si une gingivite n'est pas traitée, elle peut évoluer en parodontite. L'inflammation gagne alors l'os alvéolaire — des poches parodontales se forment et l'os se résorbe de façon irréversible. Ce passage est le moment décisif : ce qui était encore facile à stopper au stade de la gingivite nécessite, au stade de la parodontite, un traitement systématique.
La parodontite est traitable
Le message essentiel : la parodontite est traitable. Si l'os perdu ne peut être que partiellement régénéré, la maladie peut être stoppée et maîtrisée. Grâce à une thérapie anti-infectieuse moderne, à des procédures régénératives et à un suivi rigoureux (SPT), plus de 95 % des patients conservent leurs dents sur le long terme.
Plus le traitement est précoce, meilleur est le pronostic. Si vous ressentez des symptômes ou avez un doute — consultez. Un simple sondage parodontal suffit à évaluer l'état de votre parodonte.
Reconnaître les symptômes & comprendre les stades
La parodontite s'installe souvent de façon progressive. Soyez attentif à ces signaux d'alarme :
- Saignements gingivaux lors du brossage ou en mangeant des aliments durs
- Gencives rouges ou gonflées
- Mauvaise haleine (halitose) persistant malgré une bonne hygiène bucco-dentaire
- Récession gingivale — les dents semblent plus longues
- Sensibilité dentaire aux aliments chauds, froids ou sucrés
- Mobilité dentaire ou modification de l'alignement des dents
- Suppuration au niveau des poches parodontales
- Goût désagréable persistant dans la bouche
Important : l'un quelconque de ces symptômes peut indiquer une parodontite. Les saignements gingivaux ne sont pas normaux — même « un peu ».
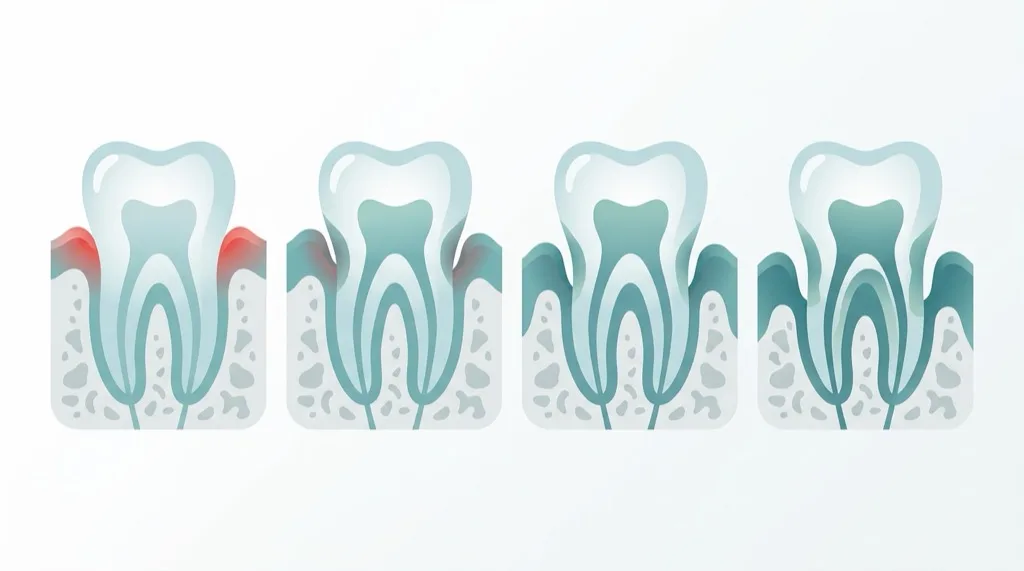
La Fédération Européenne de Parodontologie (EFP) et l'American Academy of Periodontology (AAP) ont introduit en 2018 une nouvelle classification qui répartit la parodontite selon la sévérité (stade) et la vitesse de progression (grade) :
Stades (sévérité) :
| Stade | NCA (perte d'attache) | Perte osseuse (radiologique) | Caractéristiques typiques |
|---|---|---|---|
| I (Légère) | 1–2 mm | Tiers coronaire (<15 %) | Saignements gingivaux, légère rougeur, profondeur de sondage max. ≤4 mm |
| II (Modérée) | 3–4 mm | Tiers coronaire (15–33 %) | Récession gingivale, mauvaise haleine, profondeur de sondage ≤5 mm |
| III (Sévère) | ≥5 mm | Jusqu'au tiers médian de la racine | Mobilité dentaire, ≤4 dents perdues, poches profondes ≥6 mm |
| IV (Très sévère) | ≥5 mm | Au-delà du tiers médian (apical) | ≥5 dents perdues, troubles occlusaux, mastication compromise |
Grades (vitesse de progression) :
| Grade | Progression | Facteurs de risque |
|---|---|---|
| A (Lente) | Aucune perte sur 5 ans | Non-fumeur, pas de diabète |
| B (Modérée) | Perte proportionnelle à l'âge | Fumeur <10 cigarettes/jour |
| C (Rapide) | Perte disproportionnée par rapport à l'âge | Fumeur >10 cigarettes/jour ou diabète |
Cette classification nous aide à planifier votre traitement de façon individualisée et à évaluer le pronostic de manière réaliste. Lors du bilan initial, nous déterminons le stade et le grade à partir du sondage parodontal, des radiographies et de votre historique médical.
Causes et facteurs de risque
La principale cause de la parodontite est le biofilm bactérien (plaque dentaire) sur les surfaces dentaires et sous le rebord gingival. La cavité buccale abrite plus de 700 espèces bactériennes — la plupart sont inoffensives. Certains germes parodontopathogènes (comme Porphyromonas gingivalis ou Aggregatibacter actinomycetemcomitans) peuvent cependant déclencher une réponse immunitaire excessive qui détruit les propres tissus de l'organisme.
La vitesse à laquelle une gingivite évolue en parodontite dépend de plusieurs facteurs de risque :
- Tabagisme — le facteur de risque modifiable le plus important. Les fumeurs sont 3 à 6 fois plus touchés et répondent moins bien au traitement.
- Diabète sucré — notamment en cas de mauvais contrôle glycémique (relation bidirectionnelle)
- Prédisposition génétique — jusqu'à 50 % du risque de maladie est d'origine génétique
- Stress — affaiblit les défenses immunitaires et favorise les processus inflammatoires
- Modifications hormonales — grossesse, puberté, ménopause
- Médicaments — certains antihypertenseurs, immunosuppresseurs, antiépileptiques
- Hygiène bucco-dentaire insuffisante — accumulation de plaque comme condition préalable
Peut-on prévenir la parodontite ?
Oui — et la prévention est nettement plus simple que le traitement. Les mesures les plus importantes :
- Hygiène bucco-dentaire rigoureuse à domicile — brossage 2 fois par jour + brossettes interdentaires ou fil dentaire
- Détartrage-polissage professionnel régulier (prophylaxie) — au moins 2 fois par an, plus fréquemment en cas de risque élevé
- Ne pas fumer — le facteur protecteur individuel le plus efficace
- Contrôler son diabète — maintenir un taux d'HbA1c inférieur à 7 %
- Visites de contrôle régulières — dépistage par sondage parodontal 1 à 2 fois par an
Le détartrage-polissage professionnel est un élément central de la prévention de la parodontite. Il élimine le biofilm bactérien dans les zones inaccessibles à la brosse à dents.
Parodontite & santé générale
La parodontite est bien plus qu'une maladie buccale. L'inflammation chronique libère des bactéries et des médiateurs inflammatoires qui se propagent dans tout l'organisme par voie sanguine. La recherche a mis en évidence ces dernières années des liens indéniables entre la parodontite et plusieurs maladies systémiques.
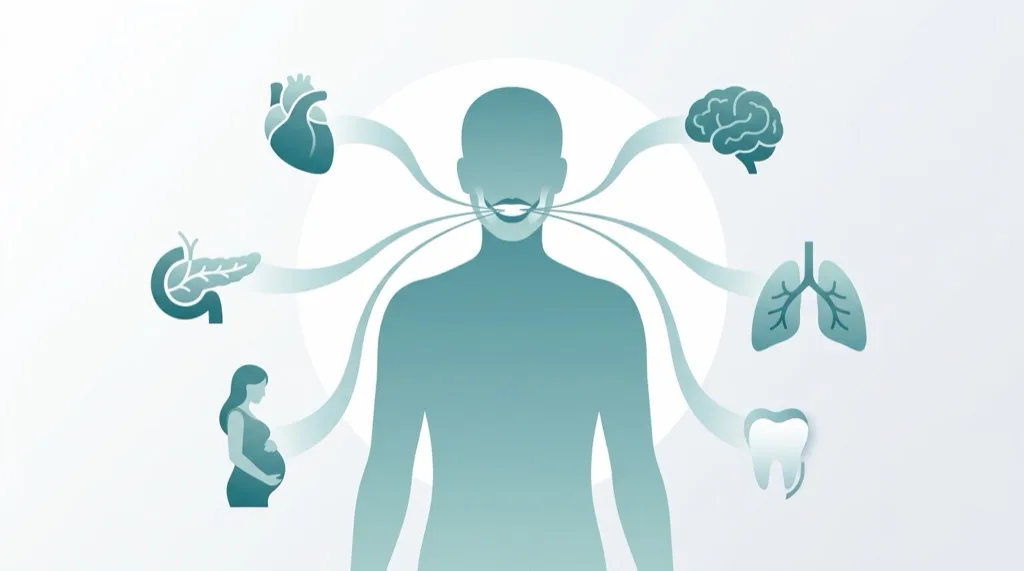
Diabète sucré
Le lien entre le diabète et la parodontite est bidirectionnel : le diabète triple le risque de parodontite, et à l'inverse, une parodontite non traitée aggrave l'équilibre glycémique. Des études montrent qu'un traitement parodontal réussi peut abaisser le taux d'HbA1c de 0,3 à 0,4 % — un effet comparable à celui d'un médicament antidiabétique supplémentaire.
Maladies cardiovasculaires
Les patients atteints de parodontite présentent un risque accru d'infarctus du myocarde et d'accident vasculaire cérébral. L'inflammation chronique élève les taux de CRP (protéine C-réactive) dans le sang et favorise l'athérosclérose. Des bactéries parodontales ont été retrouvées dans des plaques d'athérome. Il existe également un risque d'endocardite (infection des valves cardiaques), notamment chez les patients présentant des valvulopathies préexistantes.
Grossesse
Une parodontite non traitée pendant la grossesse augmente le risque d'accouchement prématuré et de faible poids de naissance. Les médiateurs inflammatoires peuvent déclencher des contractions prématurées. Un traitement parodontal pendant la grossesse est sans danger et même recommandé — idéalement au deuxième trimestre.
Maladies respiratoires
Les bactéries parodontales peuvent être inhalées et favoriser des pneumonies par aspiration — notamment chez les patients âgés ou immunodéprimés. Une bonne santé bucco-dentaire réduit de façon démontrée le risque d'infections respiratoires.
Polyarthrite rhumatoïde
La polyarthrite rhumatoïde et la parodontite partagent des mécanismes inflammatoires similaires. Des études montrent que les patients atteints de parodontite souffrent plus souvent de polyarthrite rhumatoïde, et réciproquement. Le traitement de la parodontite peut également avoir un effet bénéfique sur les douleurs articulaires.
Déroulement du traitement étape par étape
Le traitement parodontal suit un protocole éprouvé et systématique conforme aux recommandations de la Société Allemande de Parodontologie (DG PARO). Chaque étape s'appuie sur la précédente — pour obtenir le meilleur pronostic possible pour vos dents.
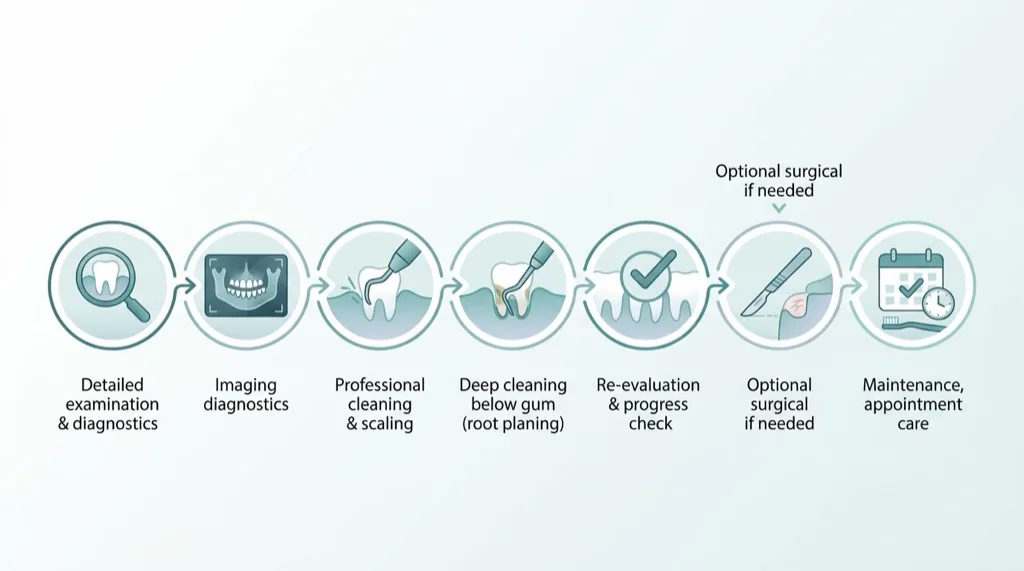
1. Consultation initiale & bilan parodontal
Lors du premier rendez-vous, nous réalisons un examen parodontal complet. Celui-ci comprend l'indice de dépistage parodontal (PSI), un sondage intégral à 6 points par dent, ainsi que l'évaluation de la mobilité dentaire et de la récession gingivale. Le PSI est une prestation remboursée et est recommandé comme examen de dépistage 2 fois par an.
2. Diagnostic 3D par CBCT
Grâce à notre cone beam (CBCT), nous réalisons des images tridimensionnelles de votre mâchoire. Contrairement à une radiographie standard, nous pouvons évaluer la perte osseuse au millimètre près — y compris dans les zones difficilement accessibles telles que les furcations (bifurcations radiculaires). Le diagnostic CBCT constitue un avantage décisif pour une planification thérapeutique précise.
3. Prétraitement (détartrage-polissage & instruction en hygiène bucco-dentaire)
Avant le traitement parodontal proprement dit vient la phase de prétraitement : un détartrage-polissage professionnel et des instructions personnalisées en hygiène bucco-dentaire. Vous apprendrez comment éliminer efficacement votre biofilm à domicile — car votre participation est déterminante pour le succès du traitement.
4. Thérapie anti-infectieuse (détartrage et surfaçage radiculaire)
Le cœur du traitement : sous anesthésie locale, toutes les poches parodontales sont minutieusement nettoyées. À l'aide d'instruments à ultrasons et de curettes fines, nous éliminons le biofilm bactérien, le tartre et les tissus inflammatoires des poches. Parallèlement, les surfaces radiculaires sont lissées (surfaçage radiculaire) pour limiter la recolonisation bactérienne. En règle générale, nous traitons une arcade par séance.
5. Réévaluation à 3 mois
Trois mois après la thérapie anti-infectieuse, nous mesurons à nouveau toutes les poches. Dans la plupart des cas, une nette amélioration est observée : les poches sont moins profondes et l'inflammation a régressé. En fonction des résultats, nous décidons si des mesures supplémentaires sont nécessaires ou si nous pouvons passer directement à la thérapie de soutien parodontal (SPT).
6. Traitement chirurgical (si nécessaire)
En cas de poches résiduelles profondes (≥6 mm), un traitement chirurgical peut s'avérer nécessaire. La gencive est alors réclinée (lambeau chirurgical) afin de nettoyer les surfaces radiculaires sous contrôle visuel direct. Pour les défauts osseux favorables, nous utilisons des procédures régénératives — par exemple Emdogain® (protéines matricielles de l'émail) ou des membranes GTR — pour régénérer partiellement l'os perdu.
7. Passage en SPT (Thérapie de Soutien Parodontal)
À l'issue du traitement actif débute la maintenance à vie : la SPT. Elle constitue le fondement du succès à long terme. Sans SPT régulière, la parodontite récidive presque toujours. Pour en savoir plus, consultez la section Maintenance & SPT.
Méthodes de traitement modernes
Dans notre cabinet, nous combinons des techniques éprouvées et une technologie de pointe. Notre objectif : un traitement le plus atraumatique, efficace et prévisible possible. Voici un aperçu des méthodes que nous utilisons :
| Méthode | Utilisation | Avantage | Dans notre cabinet |
|---|---|---|---|
| Diagnostic 3D CBCT | Évaluation osseuse | Planification au millimètre près | ✓ |
| Ultrasons piézo-électriques | Détartrage | Particulièrement atraumatique | ✓ |
| Laser à diode | Décontamination des poches | Réduction bactérienne >99 % | ✓ |
| Emdogain® | Régénération osseuse | Cicatrisation naturelle | ✓ |
| PerioChip® | Antibiothérapie locale | Ciblé, sans effets secondaires systémiques | ✓ |

CBCT (Cone Beam Computed Tomography)
Notre CBCT fournit des images tridimensionnelles avec une résolution allant jusqu'à 0,1 mm. Nous pouvons ainsi évaluer avec précision les défauts osseux, les atteintes de furcation et les cratères verticaux — la base d'une planification thérapeutique précise et de la décision quant à l'intérêt des procédures régénératives.
Ultrasons piézo-électriques
Les instruments à ultrasons piézo-électriques modernes éliminent le tartre et le biofilm de manière particulièrement atraumatique. Les vibrations à haute fréquence décollent les dépôts sans endommager la surface radiculaire sensible. Le lavage simultané assure un nettoyage permanent des poches.
Thérapie au laser
Le laser à diode vient compléter le nettoyage mécanique des poches parodontales. La lumière laser atteint des zones inaccessibles aux instruments et réduit la charge bactérienne de plus de 99 %. Simultanément, le traitement laser favorise la cicatrisation et la régénération tissulaire. L'intervention est peu douloureuse et raccourcit le temps de guérison.
RTG (Régénération Tissulaire Guidée)
Pour les défauts osseux favorables, nous utilisons des membranes barrières qui favorisent la repousse du tissu osseux dans le défaut tout en empêchant le tissu gingival, à croissance plus rapide, de le combler. Un nouvel os peut ainsi se former dans la zone protégée.
Emdogain® (protéines matricielles de l'émail)
Emdogain® contient des protéines matricielles de l'émail qui reproduisent le processus naturel de développement du parodonte. Appliquées sur la surface radiculaire nettoyée, elles stimulent la régénération de l'os, du cément radiculaire et des fibres. Emdogain® donne de bons résultats notamment pour les défauts osseux verticaux.
PerioChip® (antibiothérapie locale)
Le PerioChip® est un petit chip de gélatine qui libère de la chlorhexidine directement dans la poche parodontale — sur une période de 7 à 10 jours. Il est inséré dans les poches résiduelles profondes après le détartrage et réduit la charge bactérienne de façon ciblée au site de l'inflammation, sans effets secondaires systémiques.
Coûts et remboursement (PAR-Richtlinie)
Grâce à la PAR-Richtlinie, en vigueur depuis juillet 2021, la prise en charge des patients atteints de parodontite s'est considérablement améliorée. La thérapie parodontale systématique est désormais une prestation de l'assurance maladie obligatoire (GKV). Voici une présentation transparente des coûts :
| Prestation | Coût | Remboursement |
|---|---|---|
| Bilan parodontal (PSI) | Pris en charge | ✓ GKV 2×/an |
| Prétraitement (détartrage-polissage + instruction) | 80–160 EUR | Partiellement (participations) |
| Thérapie anti-infectieuse (par arcade) | 300–600 EUR | ✓ GKV depuis la PAR-Richtlinie |
| Traitement chirurgical (par sextant) | 200–500 EUR | Partiellement GKV |
| Thérapie régénérative (Emdogain®) | 300–800 EUR | Acte non remboursé |
| Séance SPT | 80–150 EUR | ✓ GKV (PAR-Richtlinie, 2 ans) |
Ce que la PAR-Richtlinie (depuis 2021) signifie :
Depuis juillet 2021, l'assurance maladie obligatoire prend en charge les coûts du traitement parodontal systématique. Cela comprend :
- Le diagnostic — PSI et bilan parodontal
- La thérapie anti-infectieuse — détartrage et surfaçage radiculaire (débridement sous-gingival)
- La SPT — thérapie de soutien parodontal sur 2 ans (mois 3, 6, 12, 18, 24)
Condition préalable : Une demande AIT (demande d'autorisation de la thérapie anti-infectieuse) doit être soumise et approuvée par votre caisse d'assurance maladie. Nous déposons cette demande pour vous — la procédure prend généralement 2 à 3 semaines.
Après 2 ans : La prise en charge GKV de la SPT prend fin au bout de 24 mois. Nous recommandons ensuite de poursuivre la maintenance en tant que prestation privée — la santé de vos dents vaut cet investissement.
Pour plus d'informations sur la PAR-Richtlinie, consultez le site de la Kassenzahnärztliche Bundesvereinigung (KZBV).
Assurances privées : Les assurés privés bénéficient, selon leur contrat, d'un remboursement de 80 à 100 % de toutes les prestations — y compris les procédures régénératives (Emdogain®, GTR). Nous vous établissons un devis détaillé à soumettre à votre assurance.

Maintenance & Thérapie de Soutien Parodontal (SPT)
La SPT est l'élément le plus important du traitement parodontal — car le véritable défi commence après la phase active. La parodontite est une maladie chronique : sans suivi régulier, elle récidive presque toujours.
Que se passe-t-il lors d'une séance de SPT ?
- Sondage parodontal — vérification de la stabilité de la réduction des poches
- Élimination du biofilm — nettoyage professionnel de toutes les poches parodontales
- Réinstruction — rappel des techniques d'hygiène bucco-dentaire à domicile
- Contrôle de l'inflammation — indice de saignement au sondage (BOP) comme système d'alerte précoce
- Contrôle radiologique — si nécessaire, pour surveiller l'état osseux
Calendrier SPT :
- Première année : tous les 3 mois
- En cas de situation stable : tous les 3 à 6 mois (adapté individuellement)
- À vie : la SPT ne devrait pas prendre fin — la parodontite nécessite un suivi permanent
Pronostic à long terme : L'étude de 30 ans d'Axelsson et Lindhe le démontre de façon remarquable : les patients bénéficiant d'une maintenance régulière conservent plus de 95 % de leurs dents. Sans maintenance, les pertes dentaires sont nettement plus élevées. La SPT est ainsi le meilleur investissement pour votre santé bucco-dentaire.
La GKV prend en charge les coûts de la SPT durant les 2 premières années selon la PAR-Richtlinie. Nous recommandons vivement de poursuivre ensuite la maintenance en tant que prestation privée. Dans notre cabinet, nous vous proposons un concept SPT personnalisé, adapté à votre profil de risque individuel.

Risques et pronostic
Le traitement parodontal est une procédure éprouvée et sûre, avec un très bon pronostic. Les effets secondaires les plus fréquents font partie du processus de guérison normal et sont le signe que le traitement agit :
- Sensibilité post-opératoire — fréquente et normale, disparaît en 1 à 3 jours. Analgésiques (ibuprofène) selon les besoins.
- Récession gingivale après traitement — fréquente. L'œdème se résorbe, la gencive se resserre — les dents peuvent paraître temporairement « plus longues ».
- Collets dentaires exposés — occasionnel. Traitable par application de vernis désensibilisants ou de fluorure.
- Mobilité dentaire transitoire — rare. Se stabilise après cicatrisation osseuse.
- Récidive en l'absence de maintenance — possible, mais évitable. Une SPT régulière prévient efficacement les rechutes.
Dans notre cabinet, nous minimisons les risques grâce à un diagnostic CBCT précis, des techniques d'ultrasons et de laser atraumatiques, et un concept de maintenance SPT individualisé. Chaque traitement est adapté à votre situation personnelle.
Votre praticienne — Dr. Christina Dickel
Dans mon cabinet à Munich-Oberföhring, je traite la parodontite avec un accent clair sur la technologie moderne et le suivi individualisé. Mon approche : diagnostic précis par CBCT, thérapie atraumatique par ultrasons et laser, et une maintenance étroite adaptée à votre profil de risque personnel.
Depuis plus de 13 ans, je traite des patients atteints de parodontite — de la simple gingivite aux cas avancés nécessitant une régénération osseuse. En 2016, j'ai obtenu le Curriculum Parodontologie de la Société Allemande de Parodontologie (DG PARO), qui comprend une formation approfondie dans tous les aspects de la thérapie parodontale.
Mon objectif est de conserver vos propres dents le plus longtemps possible. Grâce à la technologie moderne, un plan de traitement clair et votre coopération pour les soins à domicile, nous créons ensemble les meilleures conditions pour y parvenir.
Mon équipement technique pour le traitement parodontal :
- Diagnostic 3D CBCT — pour une évaluation osseuse au millimètre près
- Laser à diode — pour une décontamination atraumatique des poches
- Ultrasons piézo-électriques — pour un détartrage respectueux des tissus
- Bilan numérique — pour un suivi de l'évolution sans lacune
Si vous avez des questions ou souhaitez un examen — prenez rendez-vous. Un bilan parodontal initial dure environ 30 minutes et nous donne une image claire de votre situation.
Kosten im Überblick
| Leistung | Preisrahmen | Hinweis |
|---|---|---|
| Bilan parodontal (PSI) | Pris en charge | GKV 2x/an comme examen de dépistage |
| Prétraitement (détartrage-polissage + instruction) | 80 - 160 EUR | Détartrage-polissage professionnel et instruction en hygiène bucco-dentaire |
| Thérapie anti-infectieuse (par arcade) | 300 - 600 EUR | Détartrage et surfaçage radiculaire, débridement sous-gingival |
| Traitement chirurgical (par sextant) | 200 - 500 EUR | Chirurgie à lambeau pour les poches profondes |
| Thérapie régénérative (Emdogain®) | 300 - 800 EUR | Protéines matricielles de l'émail pour la régénération osseuse |
| Séance SPT | 80 - 150 EUR | Maintenance tous les 3 à 6 mois |
Bilan parodontal (PSI)
Pris en charge
GKV 2x/an comme examen de dépistage
Prétraitement (détartrage-polissage + instruction)
80 - 160 EUR
Détartrage-polissage professionnel et instruction en hygiène bucco-dentaire
Thérapie anti-infectieuse (par arcade)
300 - 600 EUR
Détartrage et surfaçage radiculaire, débridement sous-gingival
Traitement chirurgical (par sextant)
200 - 500 EUR
Chirurgie à lambeau pour les poches profondes
Thérapie régénérative (Emdogain®)
300 - 800 EUR
Protéines matricielles de l'émail pour la régénération osseuse
Séance SPT
80 - 150 EUR
Maintenance tous les 3 à 6 mois
Assurés GKV : la thérapie anti-infectieuse et la SPT sont remboursées depuis 2021. Les procédures régénératives (Emdogain®, GTR) sont des prestations non remboursées. Les assurances privées prennent en charge selon le contrat 80 à 100 % de toutes les prestations.
Pour les traitements étendus incluant des procédures régénératives, nous proposons un paiement échelonné. Contactez-nous — nous vous établissons un devis transparent et détaillé.
Risiken und Sicherheit
Le traitement parodontal est une procédure éprouvée et sûre, avec un très bon pronostic. Les effets secondaires les plus fréquents font partie du processus de guérison normal :
Sensibilité post-opératoire
Fréquente (normale)
Disparaît en 1 à 3 jours, analgésiques selon les besoins
Récession gingivale après traitement
Fréquente
Évolution normale de la cicatrisation — l'œdème se résorbe, la gencive se resserre
Collets dentaires exposés
Occasionnelle
Traitement désensibilisant, vernis fluoré
Mobilité dentaire transitoire
Rare
Se stabilise après cicatrisation osseuse
Récidive en l'absence de maintenance
Possible
Une SPT régulière prévient efficacement les rechutes
Dans notre cabinet, nous minimisons les risques grâce à un diagnostic CBCT précis, des techniques d'ultrasons et de laser atraumatiques, et un concept de maintenance SPT individualisé. Chaque traitement est adapté à votre situation personnelle.
Qualifikationen und Zertifikate
2012
Examen d'État en chirurgie dentaire
Université Heinrich-Heine de Düsseldorf
2016
Curriculum Parodontologie
Société Allemande de Parodontologie (DG PARO)
Certification CBCT
Cone Beam Computed Tomography
Formation en thérapie parodontale laser
Plus de 13 ans d'expérience en traitement parodontal
Häufige Fragen
Prêt à franchir le premier pas?
Prenez rendez-vous pour une consultation personnelle dans notre cabinet à Munich Oberföhring.

