Inhaltsverzeichnis
Qu'est-ce que la parodontite ?
La parodontite est une maladie infectieuse chronique inflammatoire du parodonte, déclenchée par des biofilms bactériens (plaque) sous le bord gingival. Le terme est souvent assimilé dans le langage courant aux « saignements des gencives » — mais cela ne suffit pas à le définir. La parodontite détruit systématiquement l'ensemble du parodonte : la gencive, le desmodonte, l'os alvéolaire et les fibres qui ancrent la dent dans l'os.
Les chiffres parlent d'eux-mêmes : la parodontite est la cause la plus fréquente de perte de dents chez l'adulte — avant même la carie. En France, plus de 50 % des adultes de plus de 40 ans sont atteints d'une parodontite nécessitant un traitement, et beaucoup ne le savent même pas. En effet, la maladie évolue pendant longtemps de façon indolore et insidieuse, jusqu'à ce que la perte de dents soit imminente.
La distinction entre gingivite et parodontite est essentielle : la gingivite (inflammation des gencives) n'affecte que le tissu gingival et est entièrement réversible avec un traitement rigoureux et une meilleure hygiène bucco-dentaire. Dès que l'inflammation s'est étendue à l'os alvéolaire et qu'une perte osseuse s'est produite, on parle de parodontite — cet état est certes traitable et contrôlable, mais ne peut pas être entièrement annulé.
Le piège : la plupart des patients ne remarquent la maladie qu'à un stade avancé, car les douleurs sont longtemps absentes. Des contrôles préventifs réguliers sont donc indispensables. Dans notre cabinet dentaire à Munich-Oberföhring, nous réalisons un Indice Parodontal de Dépistage (PSI) à chaque rappel — la méthode la plus simple et la plus rapide pour détecter précocement la parodontite.
Si vous pensez pouvoir être concerné, n'hésitez pas : appelez-nous au 089 95760618 ou prenez rendez-vous en ligne. Le dépistage précoce est l'arme la plus efficace contre la parodontite.
Avez-vous une parodontite ? — L'auto-évaluation
La parodontite se développe progressivement — mais il existe des signaux d'alarme que vous pouvez détecter vous-même. L'auto-évaluation suivante vous aide à déterminer si vous devriez prendre un rendez-vous chez le dentiste. Veuillez noter : cette évaluation ne remplace pas un examen dentaire. Seuls un sondage parodontal et une radiographie peuvent diagnostiquer la parodontite avec certitude.
Vérifiez lesquels des symptômes suivants vous concernent :
- Saignements des gencives au brossage ou en mangeant — Des gencives saines ne saignent pas. Même des saignements occasionnels ne sont pas un « état normal », mais un signal d'alarme indiquant une inflammation.
- Gencives rouges et gonflées — Des gencives saines sont d'une couleur rose clair et bien adhérentes. La rougeur et le gonflement indiquent une inflammation active.
- Récession gingivale — vos dents semblent plus longues qu'avant — Lorsque les collets dentaires sont mis à nu, c'est le signe que la gencive se rétracte. Cela peut indiquer une parodontite ou un brossage trop agressif.
- Mauvaise haleine persistante (halitose) — Les bactéries dans les poches gingivales profondes produisent des composés soufrés responsables d'une mauvaise haleine chronique. Si la mauvaise haleine ne disparaît pas malgré une bonne hygiène bucco-dentaire, la parodontite doit être exclue.
- Collets dentaires sensibles — Les collets dentaires exposés réagissent souvent douloureusement aux aliments et boissons froids, chauds ou sucrés. Ce symptôme apparaît lorsque la gencive s'est rétractée sous l'effet de l'inflammation.
- Dents mobiles ou migration dentaire — Si des dents semblent bouger ou ont changé de position, le parodonte est déjà considérablement endommagé. C'est un signal d'alarme urgent.
- Formation de pus entre la dent et la gencive — Un pus visible ou un goût désagréable dans la bouche (surtout le matin) peuvent indiquer un abcès parodontal — un constat aigu nécessitant un traitement immédiat.
- Occlusion modifiée — les dents ne s'assemblent plus correctement — Si votre occlusion a changé ou si les prothèses dentaires (bridges, couronnes) ne s'ajustent plus correctement, la migration dentaire due à la parodontite peut en être la cause.
Votre évaluation :
1–2 symptômes : Gingivite possible ou parodontite débutante. Un contrôle dentaire est recommandé.
3 symptômes ou plus : La probabilité d'une parodontite nécessitant un traitement est élevée. Prenez immédiatement rendez-vous au 089 95760618. Plus nous traitons tôt, meilleur est votre pronostic et plus de substance dentaire est préservée.
Dans notre cabinet à Munich-Oberföhring, nous réalisons un bilan parodontal complet : sondage des poches sur les 6 points de mesure par dent, radiographie numérique, indices de saignement et évaluation de la flore buccale. Cet examen constitue la base d'un plan de traitement individualisé.
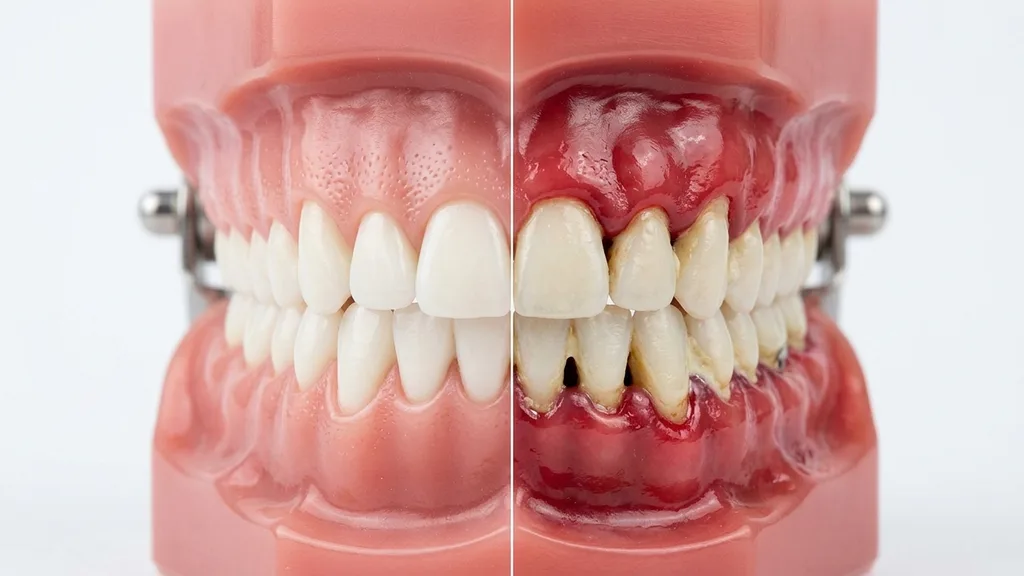
Stades de la parodontite
La parodontite n'est pas une maladie uniforme — elle évolue à des degrés de sévérité différents, de l'inflammation réversible à la perte osseuse sévère. Comprendre les stades vous aide à évaluer l'urgence d'un traitement. La règle décisive est : plus le diagnostic est précoce, meilleur est le pronostic.
Stade 0 : Gingivite — Le stade précurseur
La gingivite est une inflammation des gencives qui n'a pas encore causé de perte osseuse ou tissulaire. La gencive est rouge, gonflée et saigne au brossage. Les poches gingivales ne sont pas approfondies (≤3 mm). L'essentiel : la gingivite est entièrement réversible. Un détartrage professionnel combiné à une hygiène bucco-dentaire rigoureuse à domicile suffit à guérir complètement l'inflammation. Ce stade doit être compris comme un signal d'alarme — agir maintenant prévient la parodontite.
Stade I : Parodontite légère
Au premier stade de la parodontite, l'inflammation s'étend aux structures plus profondes. On observe une perte osseuse précoce, les poches gingivales s'approfondissent à 3–4 mm. Ce stade est souvent encore presque indolore — les patients remarquent tout au plus des saignements gingivaux occasionnels. La radiographie montre les premiers signes de perte osseuse au niveau des racines dentaires. Avec un traitement antiinfectieux rigoureux (détartrage sous-gingival fermé et surfaçage radiculaire), la maladie peut être très bien contrôlée à ce stade et le pronostic est excellent.
Stade II : Parodontite modérée
Dans la parodontite modérée, la perte osseuse a atteint une ampleur modérée. Les poches gingivales s'approfondissent à 4–5 mm, la gencive se rétracte, les collets dentaires deviennent visibles. Les patients remarquent alors plus nettement la mauvaise haleine, les collets sensibles et éventuellement les premières mobilités dentaires. Le traitement est plus complexe — plusieurs séances de détartrage sous-gingival sont souvent nécessaires. À ce stade, un traitement parodontal de soutien (TPS) régulier après le traitement est particulièrement important pour prévenir une récidive.
Stade III/IV : Parodontite sévère
Au stade sévère, la perte osseuse est très avancée. Des poches gingivales de 6 mm et plus sont typiques, les dents se mobilisent nettement, des migrations dentaires et des modifications de l'occlusion apparaissent. Sans traitement, la perte de dents est imminente. À ce stade, le traitement fermé seul ne suffit souvent plus — des interventions chirurgicales (chirurgie à lambeau) ou des procédures régénératives peuvent être nécessaires. Pour les patients présentant une perte osseuse sévère, nous proposons également une reconstruction osseuse avec des biomatériaux de pointe pour restaurer les structures perdues et créer la base pour des implants.
La conclusion la plus importante : Chaque stade est traitable — mais agir tôt évite des interventions longues et coûteuses. Si vous reconnaissez l'un des stades décrits chez vous, prenez rendez-vous dès aujourd'hui au 089 95760618.
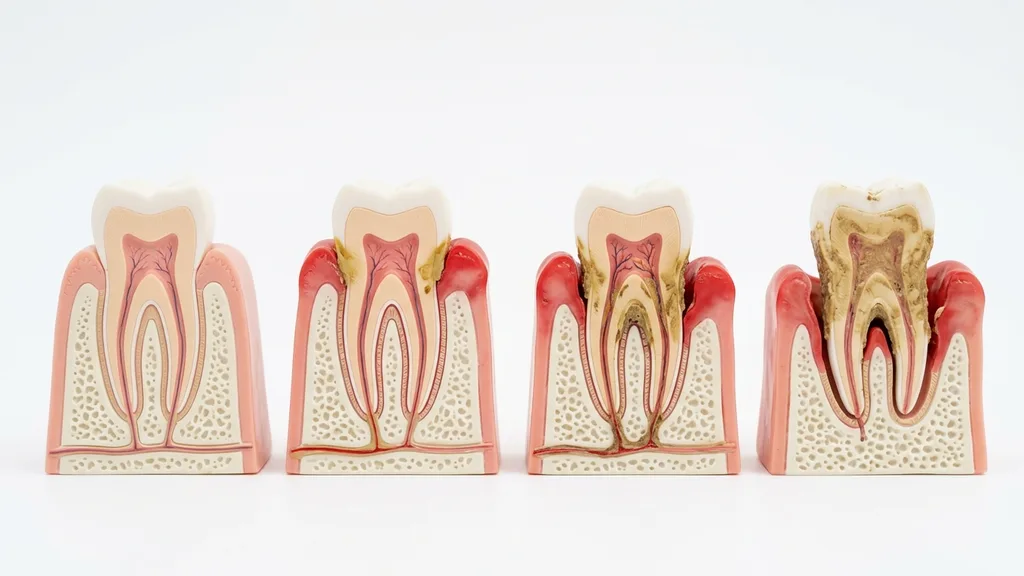
Causes et facteurs de risque
La cause primaire de la parodontite est le biofilm bactérien (plaque) sous le bord gingival. Dans les poches gingivales profondes, des bactéries anaérobies (qui fuient l'oxygène) peuvent s'installer, produisant des enzymes agressives et des toxines qui déclenchent une réaction immunitaire excessive de l'organisme — c'est cette réaction immunitaire qui détruit finalement l'os. La contamination bactérienne seule ne suffit cependant pas à déclencher une parodontite sévère : les facteurs de risque individuels déterminent dans une large mesure qui tombe malade et à quelle vitesse la maladie progresse.
Les principaux facteurs de risque :
- Tabagisme — Facteur de risque numéro 1 : Les fumeurs ont un risque de parodontite jusqu'à 6 fois plus élevé. La nicotine réduit la circulation sanguine dans les gencives, affaiblit la réponse immunitaire et masque des symptômes comme les saignements gingivaux — ce qui fait que les fumeurs remarquent souvent la maladie encore plus tard. L'arrêt du tabac est la mesure individuelle la plus efficace pour améliorer le pronostic de la parodontite.
- Diabète sucré : La relation entre le diabète et la parodontite est bidirectionnelle : une glycémie mal contrôlée favorise l'inflammation et aggrave la parodontite ; simultanément, la parodontite aggrave le contrôle de la glycémie. Les diabétiques doivent être particulièrement attentifs à leur santé bucco-dentaire et se soumettre à des rendez-vous de rappel plus fréquents.
- Prédisposition génétique : Des études montrent que les facteurs génétiques expliquent environ 30 % de la variance du risque de parodontite. Si des membres proches de la famille ont eu une parodontite ou perdu des dents, le risque est accru — indépendamment de l'hygiène bucco-dentaire et d'autres facteurs.
- Stress : Le stress chronique élève le taux de cortisol et a un effet immunosuppresseur. Le système immunitaire peut moins efficacement combattre les bactéries parodontopathogènes, l'inflammation progresse plus rapidement.
- Modifications hormonales : La grossesse, la ménopause et les contraceptifs hormonaux peuvent rendre les gencives plus sensibles. La gingivite gravidique affecte de nombreuses femmes et peut évoluer en parodontite.
- Médicaments : De nombreux médicaments (antihypertenseurs, antiépileptiques, immunosuppresseurs, antihistaminiques, antidépresseurs) provoquent une sécheresse buccale ou des hyperplasies gingivales qui favorisent la parodontite.
- Hygiène bucco-dentaire insuffisante : Un brossage inadéquat et l'absence de nettoyage interdentaire entraînent une accumulation de plaque — cause directe de la gingivite et de la parodontite.
Liens systémiques — pourquoi la parodontite affecte tout le corps :
La parodontite n'est pas seulement un « problème dentaire ». Les inflammations parodontales chroniques libèrent des médiateurs inflammatoires qui agissent de façon systémique. Des associations scientifiquement prouvées existent avec :
- Maladies cardiovasculaires : La parodontite augmente le risque d'infarctus du myocarde et d'accident vasculaire cérébral
- Complications du diabète : Aggravation du contrôle de la glycémie
- Maladies respiratoires : Les bactéries parodontales peuvent être aspirées dans les poumons
- Complications de la grossesse : Risque accru d'accouchement prématuré et de faible poids à la naissance
- Polyarthrite rhumatoïde : Lien bidirectionnel avec des voies inflammatoires communes
Ces liens systémiques soulignent pourquoi un traitement rigoureux de la parodontite protège non seulement vos dents, mais votre santé globale.
Traitement — Du diagnostic au suivi
Le traitement de la parodontite suit un protocole par étapes clair et scientifiquement fondé. L'objectif : stopper l'inflammation, éliminer la charge bactérienne, stabiliser le parodonte et prévenir la récidive grâce à un suivi à vie. Dans notre cabinet à Munich-Oberföhring, nous travaillons selon les recommandations actuelles de la Société Allemande de Parodontologie (DGParo) et de la Fédération Européenne de Parodontologie (EFP).
-
Bilan parodontal — Le diagnostic
Tout commence par un diagnostic approfondi. L'Indice Parodontal de Dépistage (PSI) donne un premier aperçu. Dans le cadre du bilan parodontal détaillé, nous mesurons les profondeurs de poches sur 6 points de mesure par dent, enregistrons le saignement au sondage (BOP), le degré de mobilité dentaire et l'atteinte des furcations. Nous réalisons également une radiographie numérique pour évaluer la perte osseuse. Ce bilan constitue la base du diagnostic, de la planification thérapeutique et du suivi ultérieur.
-
Prétraitement — Réduction de l'inflammation et instructions d'hygiène bucco-dentaire
Avant la thérapie parodontale proprement dite, nous réalisons un détartrage professionnel (PZR) et éliminons les dépôts de tartre supra- et sous-gingivaux. Tout aussi important : nous vous instruisons sur l'hygiène bucco-dentaire optimale à domicile — technique de brossage, choix des brossettes interdentaires appropriées et utilisation d'outils complémentaires. Une hygiène bucco-dentaire optimisée est la condition préalable au succès de tout traitement parodontal.
-
Thérapie parodontale fermée (AIT) — Le cœur du traitement
La thérapie antiinfectieuse (AIT), également connue sous le nom de détartrage sous-gingival et surfaçage radiculaire, est le noyau du traitement. Sous anesthésie locale, le biofilm bactérien, le tartre et le cément radiculaire infecté sont retirés des poches gingivales à l'aide d'instruments à ultrasons et d'instruments manuels (curettes de Gracey). Le traitement est réalisé par quadrant sur plusieurs séances. Le lissage de la surface radiculaire rend difficile la réinstallation bactérienne.
-
Réévaluation — Contrôle du succès après 6–8 semaines
Environ 6–8 semaines après l'AIT, la réévaluation est effectuée : nous mesurons à nouveau toutes les profondeurs de poches et documentons la cicatrisation. Les indices de saignement et la réduction des poches montrent l'efficacité du traitement. Pour la plupart des patients, le traitement fermé suffit à stabiliser la maladie.
-
Thérapie chirurgicale si nécessaire — Quand le traitement fermé ne suffit pas
En cas de poches persistantes de plus de 5–6 mm ou d'anatomie dentaire défavorable, une thérapie chirurgicale peut être nécessaire. La chirurgie à lambeau permet un accès direct aux zones radiculaires et osseuses plus profondes. Les procédures régénératives telles que les protéines de la matrice de l'émail (Emdogain) ou la régénération tissulaire guidée (RTG) avec des matériaux de substitution osseuse peuvent dans certains cas restaurer partiellement l'os et le parodonte perdus. Pour plus d'informations, visitez notre page de parodontologie.
-
Thérapie parodontale de soutien (TPS) — Suivi à vie
Le TPS n'est pas une option, mais une nécessité : la parodontite est une maladie chronique qui récidive sans suivi régulier. Dans le cadre du TPS, nous réalisons une prophylaxie et un contrôle individuels 2–4 fois par an — selon votre profil de risque et les résultats du traitement. L'assurance maladie légale prend en charge le TPS pendant 2 ans après la thérapie parodontale systématique.
Coûts et prise en charge
Depuis le 1er juillet 2021, la situation pour les assurés légaux s'est fondamentalement améliorée : avec la nouvelle directive PAR, l'assurance maladie légale (GKV) prend en charge pour la première fois la thérapie parodontale systématique comme prestation de base — une avancée significative dans la prise en charge des patients atteints de parodontite.
Ce que la GKV prend en charge (prestations de base) :
- Bilan parodontal (PSI) : Le dépistage est effectué tous les 2 ans à partir de 18 ans comme prestation de base
- Thérapie parodontale fermée (AIT) : Le détartrage sous-gingival et le surfaçage radiculaire sont entièrement pris en charge avec un score PSI documenté de 3 ou plus
- Thérapie parodontale de soutien (TPS) : Le suivi est pris en charge par la GKV pendant 2 ans après la thérapie systématique complète
- Thérapie chirurgicale si nécessaire : En cas de nécessité médicale après réévaluation, également prestation de base
Conditions pour la prestation GKV : La directive PAR requiert un code PSI documenté de 3 ou plus. Le diagnostic doit être correctement documenté et le traitement doit suivre le protocole par étapes prescrit. Dans notre cabinet, nous prenons en charge l'intégralité de la documentation et des demandes pour vous.
Participations personnelles et prestations privées :
- Procédures régénératives (Emdogain, matériaux de substitution osseuse) : Ces thérapies de haute qualité pour la régénération tissulaire sont facturées comme prestations privées. Les coûts dépendent de l'étendue et figurent dans votre plan de traitement et de coûts individuel.
- Traitement laser : Le traitement laser complémentaire dans les poches est facturé en privé
- Diagnostics étendus : par ex. tomographie volumique numérique (CBCT) ou diagnostic microbiologique
Assurance maladie privée : Les assurés privés ont droit, selon leur contrat, à jusqu'à 100 % des frais de traitement, y compris les procédures régénératives et le traitement laser. Nous vous établissons volontiers un devis détaillé pour votre assurance.
Financement : Pour les prestations privées, nous proposons des paiements échelonnés et des solutions de financement individuelles. Parlez-nous — nous trouverons ensemble une solution adaptée à vos possibilités. Appelez-nous au 089 95760618 ou prenez un rendez-vous de consultation.
Prévenir la parodontite
La parodontite est dans de nombreux cas évitable — du moins dans ses formes sévères. La gingivite, le stade précurseur, est entièrement réversible. Celui qui agit tôt et pratique une prévention rigoureuse peut éviter qu'une gingivite ne se transforme en parodontite. Ces mesures ont le plus grand effet :
1. Nettoyage interdentaire — Le facteur absolument décisif
La brosse à dents seule ne nettoie qu'environ 60 % des surfaces dentaires. Les espaces interdentaires — où la parodontite commence le plus souvent — restent non nettoyés. Les brossettes interdentaires sont plus efficaces que le fil dentaire pour la plupart des patients, car elles éliminent plus de plaque et sont plus faciles à manier. Utilisez la taille la plus petite qui offre encore une résistance. Une fois par jour le soir avant le brossage suffit — mais quotidiennement est impératif.
2. Détartrage professionnel (PZR) — Régulier et rigoureux
Le biofilm bactérien qui n'est pas éliminé pendant une période prolongée se minéralise en tartre — qui ne peut plus être éliminé à domicile. Un détartrage professionnel (PZR) régulier dans notre cabinet élimine le tartre, les colorations et les dépôts tenaces dans des zones inaccessibles à domicile. L'intervalle recommandé : 1–2 fois par an pour les patients en bonne santé, plus fréquemment pour les patients à risque élevé ou après un traitement de la parodontite.
3. Arrêt du tabac — Le plus grand facteur de risque individuel
Le tabagisme est le facteur de risque modifiable le plus important de la parodontite. Dès la première année sans tabac, le pronostic de la parodontite s'améliore considérablement. Celui qui arrête de fumer réduit son risque de parodontite au niveau des non-fumeurs — un gain énorme pour la santé bucco-dentaire et la santé générale.
4. Gestion du diabète
Les patients diabétiques doivent contrôler rigoureusement leur glycémie — non seulement pour leur santé générale, mais aussi pour minimiser le risque de parodontite. Le lien bidirectionnel signifie : un meilleur contrôle de la glycémie protège les gencives, et des gencives saines facilitent le contrôle de la glycémie.
5. Réduction du stress
Le stress chronique augmente le niveau d'inflammation dans le corps et affaiblit le système immunitaire. Les techniques de gestion du stress — sport, méditation, sommeil suffisant — contribuent indirectement à la santé bucco-dentaire.
6. Contrôles dentaires réguliers
L'Indice Parodontal de Dépistage (PSI) devrait être réalisé tous les 2 ans — pour les patients GKV à partir de 18 ans, c'est une prestation de base. Nous détectons ainsi les premiers signes de parodontite avant que la perte osseuse ne survienne.
Le message le plus important : La gingivite est réversible — agissez avant qu'elle ne devienne une parodontite. Si vous remarquez que vos gencives saignent ou se rétractent, n'hésitez pas et prenez rendez-vous au 089 95760618.

Questions fréquentes sur la parodontite
Vous trouverez ici les réponses aux questions que nos patients nous posent le plus souvent. Des réponses plus détaillées sont disponibles dans la section FAQ plus bas sur cette page.
La parodontite est-elle guérissable ?
La parodontite n'est pas « guérissable » au sens classique du terme — l'os une fois perdu ne peut être régénéré que dans une mesure limitée. Mais : la maladie est très bien traitable et contrôlable. Avec une thérapie systématique et un suivi rigoureux (TPS), la maladie peut être durablement stabilisée. La grande majorité des patients conservent leurs dents toute leur vie — si le traitement est commencé à temps.
Le traitement de la parodontite est-il douloureux ?
La thérapie parodontale fermée (AIT) est réalisée sous anesthésie locale, de sorte que vous ne ressentez rien pendant le traitement. Dans les premiers jours qui suivent, des douleurs temporaires, des saignements gingivaux et des collets sensibles peuvent survenir — ceux-ci se résorbent généralement après quelques jours. Nous vous conseillons sur les soins post-traitement appropriés et la gestion de la douleur.
La caisse d'assurance maladie prend-elle en charge le traitement ?
Oui — depuis la directive PAR de 2021, la GKV prend en charge la thérapie parodontale systématique comme prestation de base, lorsqu'un score PSI de 3 ou plus est documenté. Cela comprend le bilan parodontal, l'AIT et le TPS pendant 2 ans. Les prestations complémentaires comme les procédures régénératives ou le traitement laser sont des prestations privées.
À quel âge peut-on développer une parodontite ?
En principe, la parodontite peut survenir à tout âge — même chez les jeunes. Cependant, elle apparaît le plus souvent à partir de 40 ans : plus de 50 % des plus de 40 ans sont atteints. Il existe cependant aussi des formes agressives qui apparaissent déjà chez les adolescents et les jeunes adultes. Des contrôles réguliers sont donc importants pour tous les groupes d'âge.
Vous avez d'autres questions ? Appelez-nous au 089 95760618 ou consultez notre page de parodontologie détaillée.
Kosten im Überblick
| Leistung | Preisrahmen | Hinweis |
|---|---|---|
| Bilan parodontal (PSI) | Prestation de base | Dépistage tous les 2 ans à partir de 18 ans |
| Thérapie parodontale fermée | Prestation de base | GKV depuis 2021 (directive PAR) |
| Thérapie parodontale de soutien (TPS) | Prestation de base (2 ans) | Suivi après thérapie systématique |
| Thérapie régénérative/Laser | Prestation privée, selon l'étendue |
Bilan parodontal (PSI)
Prestation de base
Dépistage tous les 2 ans à partir de 18 ans
Thérapie parodontale fermée
Prestation de base
GKV depuis 2021 (directive PAR)
Thérapie parodontale de soutien (TPS)
Prestation de base (2 ans)
Suivi après thérapie systématique
Thérapie régénérative/Laser
Prestation privée, selon l'étendue
Les assurances privées prennent en charge selon le contrat jusqu'à 100 % des frais de traitement y compris les procédures régénératives et le traitement laser.
Paiement échelonné et solutions de financement individuelles possibles pour les prestations privées.
Risiken und Sicherheit
Le traitement de la parodontite est une procédure éprouvée et sûre. Les effets secondaires sont généralement temporaires et bien maîtrisables.
Sensibilité post-opératoire et saignements gingivaux
Fréquent, temporaire (quelques jours)
Se résorbe spontanément ; bain de bouche à la chlorhexidine
Collets dentaires exposés après désgonflement
Possible
Corrigeable esthétiquement ; désensibilisation possible
Récidive en cas de suivi insuffisant
Évitable
Rendez-vous TPS réguliers, hygiène bucco-dentaire rigoureuse
Grâce à des instruments à ultrasons doux, des techniques mini-invasives et un programme TPS structuré, nous minimisons les complications et maximisons le succès du traitement.
Qualifikationen und Zertifikate
2012
Diplôme de chirurgien-dentiste (Staatsexamen)
Université Heinrich-Heine de Düsseldorf
2017
Curriculum de parodontologie
Deutsche Gesellschaft für Parodontologie (DGParo)
2020
Formation continue en thérapie parodontale régénérative
DGParo
2017
Membre de la Deutsche Gesellschaft für Parodontologie (DGParo)
DGParo
Häufige Fragen
Prêt à franchir le premier pas?
Prenez rendez-vous pour une consultation personnelle dans notre cabinet à Munich Oberföhring.

